第八节 胸腹联合伤
胸腹联合伤的概念目前已趋向一致,即穿透性或钝性伤所致创伤性膈肌破裂。若胸部和腹部同时损伤但不伴膈肌破裂则相互称为合并伤。膈肌破裂口较大时,腹内脏器可嵌入胸腔,形成创伤性膈疝。
一、穿透性胸腹联合伤
战时多见,约占胸部穿透伤的10%~27%。正常呼吸时,左侧膈肌可达第5前肋水平,右侧膈肌可达第4前肋水平,做重力活动时膈顶可高达第3前肋水平。因此,任何第4肋间以下的胸部火器伤或锐器伤均有可能造成胸腹联合伤。绝大多数病例的致伤物经胸部进入腹部,少数由腹部进入胸部(图5-17)。两则膈肌损伤的发生率大约相等,或左侧稍多于右侧。84%的膈肌破裂口小于2厘米,但常大于皮肤伤口。在胸部,常有肺损伤、胸壁血管损伤和肋骨骨折等,引起血胸或(和)气胸。在腹部,肝、脾和肾等实质性脏器损伤,造成出血,甚至引起休克,其中肝损伤占61%,左右侧穿透伤均可引起。胃肠等空腔脏器损伤,导致穿孔,内容出溢,造成腹腔或胸腔的急性炎症和感染。
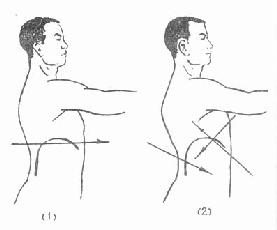
图5-17 胸腹联合伤的形成
(1)凡在第四肋间平面以下的伤道都有可能造成胸腹联合伤
(2)上腹部的各种伤道都可能造成胸腹联合伤
穿透性胸腹联合伤的表现可分为4类:① 以胸部伤表现为主,如胸痛、呼吸困难、血胸和气胸等,②以腹部伤表现为主,内出血或腹膜炎的表现,③同时有胸部伤和腹部伤的表现④严重创伤性休克,胸腹部伤的表现均不突出。穿透伤的方向和出入口位置、或对盲管伤戴无菌手套以手指探查,对诊断很有帮助。X线检查可发现血胸、气胸、气腹或金属异物存留等。若胸腔内发现胃泡和肠襻影,则可提示有创伤性隔疝。诊断性腹腔或胸腔穿刺可抽出血液、气体或混有胃肠内容物的脓性液体。诊断时很容易漏诊胸部伤或腹部伤,尤其容易漏诊膈肌伤,约1/3病例的膈肌裂口是在术中发现。
穿透性胸腹联合伤的治疗首先在于防治休克。一般均需手术治疗。通常胸部伤仅需行胸腔闭式引流术,故须行剖腹探查处理腹内脏器损伤,同时修补膈肌破裂。若有进行性血胸或持续性大量漏气时,必须紧急开胸探查处理胸内脏器损伤,接着剖腹探查处理腹内脏器伤。尽量避免做胸腹联合切口。右侧胸腹联合伤伴肝破裂时,以经胸切口和扩大膈肌裂口修复较为容易。治疗中注意补充血容量和水与电介质平衡。纠正酸中毒。手术死亡率约19%。
二、闭合性膈肌破裂
平时多见,约占严重胸部伤的4%~7%,占严重腹部伤的22%。大多数为交通事故伤引起,其次是高处坠落、塌方或挤压等。与穿透伤不同,钝性伤引起的膈肌破裂是间接损伤,发生机制不完全清楚,有人认为是下胸部受挤压而变形、扭曲,形成对膈肌的局部牵扯和剪力,使之破裂或沿止点处撕脱。大多数人认为是胸腹腔压力差机制:平静呼吸时胸腔内为负压,腹腔内为正压,压差约7~20厘米水柱,深吸气时可达100厘米水柱以上。当强大的钝性暴力作用于胸腹部,使二者间压差骤增,腹腔内压力向上冲动,作用于膈肌薄弱部位而引起破裂。这一机制容易解释约1/3的病人没有胸廓骨折,以及右侧膈肌因有肝、肾起缓冲作用而发生破裂机会远少于左侧。
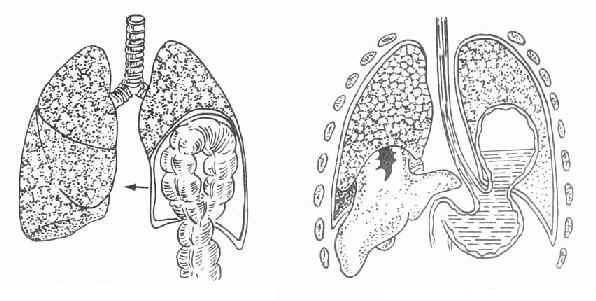
膈肌破裂 膈肌破裂
结肠(小肠、肾脏等)进入左胸腔中,肝脏进入右胸腔,胃进入左胸腔
对纵隔有压迫作用(↑)
图5-18 闭合性膈肌破裂
膈肌破裂绝大多数为左侧,少数为右侧或双侧。破裂口大多在10厘米以上,呈放射形,也可呈横形破入心包腔,称为膈肌心包破裂。少数为膈肌附着处的撕脱。伴随隔肌破裂而进入胸腔的脏器以胃为最多见,依次为脾、结肠、网膜、小肠和肝脏等。由于破裂膈肌的运动功能丧失、肺受压萎陷和纵隔移位,可引起严重呼吸和循环功能障碍,甚至呼吸衰竭和休克。进入胸腔的胃或肠管遭受膈肌破口的压迫,可出现胃肠梗阻症状,甚至发生绞窄。并发胃肠破裂时可引起胸腹腔感染。查体时可发现一侧胸廓膨隆、活动受限、叩之浊音或鼓音,听诊呼吸音减弱或消失或可听到肠鸣音,而腹部常明显凹陷,有时肠鸣音亢进。X线胸片上显示一侧膈肌升高,膈顶轮廓消失,膈上出现肠管阴影或液平面,或有一蕈状阴影突入右侧胸腔,纵隔向健侧移位。对仍不能确诊的病人,由鼻腔下胃管后胸透或拍片,可见胃管出现于胸腔内,经胃管注入造影剂(碘剂),更能证实诊断。怀疑右侧膈肌破裂时可注入人工气腹200~300毫升,立位拍片若见气体未在腹腔而在胸腔则可确诊。闭合性膈肌破裂大多有合并伤,最多者为肋骨骨折和其他部位骨折,其次为脾或肝破裂、胃肠破裂,以及颅脑损伤等。
膈肌破裂必须手术治疗。若不怀疑有腹腔内脏器破裂,则经胸切口,显露佳,且探查发现有脾或肾等破裂时,亦可经膈肌裂口予以修复或切除。若确诊有腹内脏器破裂时,则经腹切口,迅速修复和还纳腹内脏器,修补膈肌,多数不需要再开胸而只需行闭式引流术。由于膈肌破裂的临床表现复杂,常不典型且合并伤多,约有1/3~1/2病例是在开胸或开腹探查手术中才发现。因此,医生应对其提高警惕,术中注意探查。膈肌破裂的总死亡率为18%~~26%,其中半数死于合并伤。手术死亡率为10.5%。