第三节 伤寒与副伤寒
一、伤寒
伤寒(typhoid fever)是由伤寒杆菌引起的经消化道传播的急性传染病。临床特征为长程发热、全身中毒症状、相对缓脉、肝脾肿大、玫瑰疹及白细胞减少等。主要并发症为肠出血、肠穿孔。
病原学
伤寒杆菌属于沙门氏菌属中的D族。革兰氏染色阴性,呈短杆状,长1~3.5μm,宽0.5~0.8μm。有鞭毛,能活动,不产生芽胞,无荚膜。在普通培养基上能生长,在含有胆汁的培养基中生长较好。
伤寒杆菌的菌体(O)抗原,鞭毛(H)抗原和表面(Vi)抗原在体内均能诱生相应的抗体“O”及“H”抗原性较强常用于血清凝集试验(肥达反应)以辅助临床诊断;“Vi”抗原见于新分离的菌株,在体内具有抗吞噬和抗溶菌的作用,故该类菌株可在巨噬细胞内生存,繁殖。但因其抗原性不强,所产生的“Vi”抗体效价低,对本病的诊断作用不大,但90%带菌者“Vi”抗体阳性,故可用于发现带菌者。利用ViⅡ型噬菌体可将伤寒杆菌分为约100个噬菌体型,对追踪传染源有帮助。伤寒杆菌在自然界中生活力强,在水中可存活2~3周,在粪便中可维持1~2个月,在牛奶中能生存繁殖;耐低温,在冰冻环境中可持续数月,但对光、热、干燥及消毒剂的抵抗力较弱。加热60℃15分钟或煮沸后立即死亡。消毒饮用水余氯达0.2~0.4mg/L时迅速杀灭。
伤寒杆菌只感染人类,在自然条件下不感染动物。此菌在菌体裂解时释放强烈的内毒素,对本病的发生发展起着较重要的作用。近年来,我国部分省区出现M1型质粒介导多重耐药伤寒菌株流行,疗效差,并发症多,病死率升高,值得重视。
流行病学
伤寒遍布于世界各地,以热带及亚热带地区为多,在不重视饮食卫生的地区可引起流行。
(一)传染源 为患者及菌者。全病程均有传染性,以病程第2~4周传染性最大。少数患者可成为长期或终身带菌者,是我国近年来伤寒持续散发的主要原因。
(二)传播途径 病菌随患者或带菌者的粪便排出,污染水和食物,或经手及苍蝇、蟑螂等间接污染水和食物而传播。水源污染是传播本病的重要途径,常酿成流行。
(三)人群易感性 人对伤寒普遍易感,病后可获得持久性免疫力,再次患病者极少。
(四)流行特征
季节性 本病终年可见,但以夏秋季最多。
年龄 一般以儿童及青壮年居多。
流行形式 ①散发性:多由于与轻型病人或慢性带菌者经常接触而引起。②流行性:多见于水型或食物型。
发病原理与病理变化
伤寒杆菌随污染的水或食物进入小肠后,侵入肠粘膜,部分病菌被巨噬细胞吞噬并在其胞浆内繁殖;部分经淋巴管进入回肠集合淋巴结,孤立淋巴滤泡及肠系膜淋巴结中繁殖,然后由胸导管进入血流引起短暂的菌血症。此阶段相当于临床上的潜伏期。伤寒杆菌随血流进入肝、脾和其他网状内皮系统继续大量繁殖,再次进入血流,引起第二次严重菌血症,并释放强烈的内毒素,引起临床发病。造成发热等症状的机理仍不完全清楚,多认为系菌体裂解后的内毒素作用于局部单核―巨噬细胞释放内致热原所致。还可能与巨噬细胞产生单核细胞活素,花生四烯酸等物质有关。病程的第1~2周,血培养常为阳性,骨髓属网状内皮系统,细菌繁殖多,持续时间长,培养阳性率最高。病程第2~3周,经胆管进入肠道的伤寒杆菌,部分再度侵入肠壁淋巴组织,在原已致敏的肠壁淋巴组织中产生严重的炎症反应,引起肿胀、坏死、溃疡。若病变波及血管则可引起出血,若溃疡深达浆膜则致肠穿孔。病程第4~5周,人体免疫力增强,伤寒杆菌从体内逐渐清除,组织修复而痊愈,但约3%可成为慢性带菌者少数病人由于免疫功能不足等原因引起复发。
伤寒的主要病理特点是全身网状内皮系统中大单核细胞(巨噬细胞)的增生性反应,以回肠末端集合淋巴结和孤立淋巴结最为显著。此病变镜检的最显著特征是以巨噬细胞为主的细胞浸润,巨噬细胞有强大吞噬能力,可见胞质内含有吞噬的淋巴细胞、红细胞、伤寒杆菌及坏死组织碎屑,称为“伤寒细胞”,是本病的特征性病变。若伤寒细胞聚积成团,则称为“伤寒小结”。除肠道病变外,肝、脾也非常显著。胆囊呈轻度炎症病变。少数患者痊愈后伤寒杆菌仍可在胆囊中继续繁殖而成为慢性带菌者。心脏、肾等脏器也有轻重不一的中毒性病变。
临床表现
潜伏期3~60天,平均1~2周。
(一)典型伤寒 典型患者临床表现可分为4期:
1.初期 相当于病程第1周。病多缓起,体温呈阶梯状上升,于5~7日达39.5℃或以上,伴有全身不适、食欲不振、咳嗽等。部分患者出现便秘或腹泻。
2.极期 相当于病程第2~3周,其主要表现如下:
(1)高热体温转为稽留高热,一般持续约半个月,但免疫功能低下者可长达1~2月。近年来,由于早期不规律使用抗生素或激素,使得弛张热及不规则热型增多。
(2)神经系统中毒症状 患者表情淡漠、反应迟钝、耳鸣、听力减退。重者可有谵妄、抓空、昏迷。合并虚性脑膜炎时,可出现脑膜刺激症。
(3)皮疹 约半数患者在病程第一周末于前胸、腹部出现淡红色丘疹(玫瑰疹),直径达2~4mm,压之退色,散在分布,量少,一般仅数个至十数个,多在2~4日内消退。
(4)相对缓脉 20~73%的患者体温高而脉率相对缓慢,部分患者尚可出现重脉。并发中毒性心肌炎时,相对缓脉不明显。
(5)肝脾肿大 半数以上病人于起病1周前后脾脏肿大,质软;部分患者肝脏亦肿大,且可伴ALT升高,个别病人出现黄疸。
(6)消化系统症状腹胀、腹部不适、右下腹压痛、便秘或腹泻等…。
3.缓解期 相当于病程第3~4周。体温开始波动下降,各种症状逐渐减轻,脾脏开始回缩。但本期内有发生肠出血及肠穿孔的危险,需特别提高警惕。
4.恢复期 相当于病程第4周末开始。体温恢复正常,食欲常旺盛,但体质虚弱,一般约需1个月方全康复。
(二)非典型伤寒
除典型伤寒外,临床偶可见到轻型,暴发型、迁延型,逍遥型及顿挫型等其它临床类型的伤寒。
1.轻型 患者一般症状较轻,体温多在38℃左右,病程短,1~2周即可痊愈。多见于儿童,或发病后早期接受抗菌药物治疗,或已接受过伤寒菌苗注射者。由于轻型患者的病情轻,症状颇不典型,目前又较多见,临床上易至漏诊或误诊。
2.暴发型 起病急,中毒症状重,患者可出现超高热或体温不升,血压降低,出现中毒性心肌火、肠麻痹、休克与出血倾向等。预后凶险。
3.迁延型 起病与典型伤寒相似,但由于人体免疫功能低下,发热持续不退,热程可达5周以上,伴有慢性血吸虫病患者,热程可长达数月之久。
4.逍遥型起病时毒血症状较微,患者可照常工作。部分患者可突然性肠出血或肠穿孔而就医始被发现。
5.顿挫型 起病较急,开始症状典型,但病程极短,于1周左右发热等症状迅速消退而痊愈。
(三)伤寒的复发与再燃
1.再燃 当伤寒患者进入缓解期,体温波动下降,但尚未达到正常时,热度又再次升高,持续5~7天后退热,常无固定症状。
2.复发 患者进入恢复期热退1~3周后,发热等临床表现重又出现,但较初发为轻,病程较短(1~3周)。
(四)并发症
1.肠出血 多见于病程第2~3周,可以大便潜血阳性至大量血便。少量出血可无症状或仅有轻度头晕、脉快;大量出血时热度骤降,脉搏细速,体温与脉搏呈现交叉现象,并有头晕、面色苍白、烦燥、出冷汗、血压下降等休克表现。
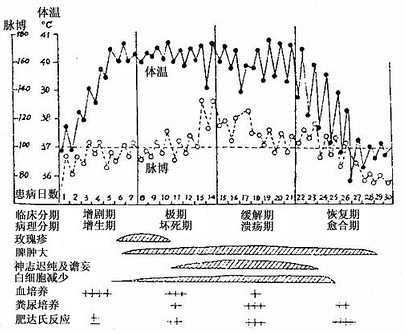
伤寒的病理及病程示意图
2.肠穿孔 为最严重的并发症,多见于病程第2~3周。表现为突然右下腹剧痛,伴有恶心、呕吐、出冷汗、脉搏细数、体温暂时下降等,但不久体温又迅速上升并出现腹膜炎征象,肝浊音界减少或消失,X线检查膈下有游离气体,白细胞计数升高。
3.其它尚可并发中毒性心肌炎、中毒性肝炎、肺部感染、溶血性尿毒综合症、胆囊炎等。
诊断与鉴别诊断
(一)诊断
1.流行病学资料 注意当地流行情况,流行季节,患者的生活卫生习惯,有否伤寒病史,预防接种史、与伤寒病人密切接触史。
2.②相对缓脉成人伤寒多见。重脉虽不常见(约5%),但其存在有利于诊断,③特殊中毒症状出现伤寒面容、重听、谵妄等。④脾脏肿大 自第一周末即出现。也可有肝肿大。⑤玫瑰疹。⑥显着消化道症状。
3.实验室检查
(1)常规化验 ①血液检查 白细胞计数偏低或正常;中性粒细胞可减少;嗜酸粒细胞减少或消失,其消长情况可作为判断病情与疗效指征之一。②尿液检查常出现轻度蛋白尿、偶见少量管型。③粪便检查在肠出血时有血便或潜血试验阳性。少数病人当病变侵及结肠时可粘液便甚至脓血便。
(2)细菌学检查 ①血培养 发病第1周采血阳性率可达80%以上,以后阳性率下降。对已用氯霉素的患者,可取血凝块做培养,以除去血清中所含的氯霉素及其它杀菌因子。②骨髓培养全病程均可获较高的阳性率,第1周可高达90%,且较少受抗菌药物的影响。③粪培养 在第3~5周时阳性率较高,但在判断结果时,要注意排除慢性胆道带菌者。
(3)血清学检查
伤寒血清凝集试验(肥达反应。Widalreaction)所用的抗原有伤寒杆菌菌体(O)抗原,鞭毛(H)抗原、副伤寒甲、乙、丙鞭毛抗原5种。目的在于测定病人血清中各种相应抗体的凝集效价。一般从病程第2周开始阳性率逐渐增加,至第4周可达90%,病愈后阳性反应可持续数月之久。分析肥达反应结果时应注意以下几点:
①正常人血清中可能有低效价凝集抗体存在,故通常“O”的效价在1:80以上,“H”效价在1:160以上,才有诊断价值。
②必须多次重复检查,一般每周检查1次,如凝集效价逐次递增,则其诊断意义更大。
③接受伤寒、副伤寒菌苗预防接种后,在患其他发热性疾病时,可出现回忆反应,仅有“H”抗体效价增高,而“O”抗体效价不高。
④伤寒与副伤寒甲、乙有部分共同的“O”抗原(Ⅻ),体内产生相同的“O”抗体。因此,“O”抗体效价增高,只能推断为伤寒类疾病,而不能区别伤寒或副伤寒。伤寒与副伤寒杆菌甲、乙、丙4种的鞭毛抗原各有相同,所产生的“H”抗体也各异,故诊断时需依鞭毛抗体凝集效价而定。
⑤有少数伤寒患者肥达反应始终呈阳性,其原因可能有:A、感染轻,特异性抗体形成少;B、早期应用有效抗菌药物或同时接受皮质激素治疗者,特异性抗体的形成受到影响;C、患者过于衰弱,免疫反应低下,或患丙种球蛋白缺乏症,不能形成特异性抗体。因此,若患者肥达反应阴性,不能据此排除伤寒。
(4)其他免疫学实验 乳胶凝集试验或SPA凝集试验,检测尿中伤寒抗原或血中IgM特异性抗体,作为伤寒早期的诊断,近年正逐渐为临床采用。
(二)鉴别诊断
1.病毒感染 上呼吸道或肠道病毒感染均可有持续发热,白细胞数减少,与伤寒相似。但此类病人起病较急,多伴有上呼吸道症状,常无缓脉、脾大或玫瑰疹,伤寒的病原与血清学检查均为阴性,常在1~2周内不药而愈。
2.斑疹伤寒 流行性斑疹伤寒多见于冬春,地方性斑疹伤寒多见夏秋。一般起病较急,脉搏较速,多有明显头痛。第5~6病日出现皮疹,数量多且可有出血性皮疹。外斐氏反应阳性。治疗后退热比伤寒为快。
3.钩端螺旋体病本病的流感伤寒型在夏秋季流行期间常见,起病急,伴畏?
■此处缺少一些内容■
的白细胞计数不增高,可与伤寒混淆。败血症多有原发病灶,热型多不规则,常呈弛张热、伴寒战、无相对缓脉。白细胞总数虽可减少,但中性粒细胞升高,血培养可分离出致病菌。
8.其它 疟疾、恶性网状细胞病、风湿热以及变应性亚败血症等,有时需进行鉴别。
预后
预后与患者的情况、毒血征程度、年龄、有无并发症或加杂症;病菌的毒力;治疗早晚、治疗方法;曾否接受过预防注射等有密切关系。在抗菌药物问世以前,伤寒的病死率约为20%,大都死于严重的毒血症、营养不良、肺炎、肠出血及肠穿孔。自应用氯霉素等抗菌药物以来,病死率明显下降。
治疗
(一)一般治疗
1.隔离与休息 给予消化道隔离,临床症状消失后连续两次粪便培养阴性方可解除隔离。发热期病人必须卧床休息。
2.护理 注意皮肤及口腔的护理、注意观察体温、脉搏、血压、腹部、大便等变化。
3.饮食 给予高热量、高维生素、易消化的无渣饮食。退热后,食欲增强时,仍应继续进食一段时间无渣饮食,以免诱发肠出血和肠穿孔。
(二)对症治疗
1.高热 适当应用物理降温,不宜用发汗退热药,以免虚脱。
2.便秘 用开塞露或用生理盐水低压灌肠,禁用泻剂。
3.腹泻 可用收剑药,忌用鸦片制剂。
4.腹胀 可用松节油腹部热敷及肛管排气,禁用新斯的明类药物。
(三)病原治疗
1.氯霉素氯霉素仍是目前治疗伤寒的主要药物。成人剂量每日1~2g,小儿每日25~50mg/kg,分4次口服,重症患者可增加剂量。待体温降至正常并稳定2~3日后减为半量,再继续给药10~14日。
间歇疗法可减少复发率及减轻氯霉素毒性反应,开始用法同上,待体温降至正常并稳定4日后停药,停药8日后再用半量8日。
少数患者在治疗过程中可发生粒细胞减少,严重者可发生再生障碍性贫血,因此在疗程中应经常检查血象,如白细胞计数低于2.0×109/L,应停药,更换其它抗菌药物。伴有G-6PD缺陷的患者,用药后可发生溶血。个别患者可出现中毒性精神病,但停药后可恢复。
2.喹诺酮类抗菌剂 其抗菌谱广,杀菌作用强,能抑制细菌DNA旋转酶,阻碍DNA复制。
氟哌酸:属第三代喹诺酮类药物,对伤寒杆菌有强大的抗菌作用,口服吸收快,血浓度高,半衰期3~4小时,体内分布广,组织浓度尤其胆囊浓度高,毒副作用一般较轻。成人0.9~1.2g/日,儿童25~30mg/kg/日,分3~4次口服,连服2周。与氯霉素相比,复发率低及无明显白细胞降低,但退热时间和氯霉素相似。
氟嗪酸:成人300mg,每日2次。平均退热时间2.8天。
此外尚有氟啶酸、环丙氟哌酸,可酌情选用。
3.氨苄青霉素 疗效稍逊于氯霉素,其适应症为:①对氯霉素有耐药性的患者;②不能应用氯霉素的患者;③妊娠合并伤寒;④慢性带菌者。成人每日3~4g,儿童每日40~80mg/kg,分次肌注或静滴。
4.头孢菌素 第三代头孢菌素疗效较好,如头孢哌酮,头孢三嗪、头孢塞肟等。但其价格昂贵,一般不作首选药物。
5.其它 对耐药菌株引起的伤寒尚可选用丁胺卡那霉素及利福平等药物,但应注意其对肝、肾的毒副作用。
(四)并发症治疗
1.肠出血 绝对卧床休息,严密观察血压、脉搏、神志变化及便血情况;禁食或进少量流质;注意水、电解质的补充并加用止血药;根据出血情况酌量输血;如患者烦燥不安可给予镇静剂;经积极治疗仍出血不止者,应考虑手术治疗。
2.肠穿孔 对已局限者采取禁食、胃肠减压,加强支持疗法,加强抗感染治疗。肠穿孔尤其伴发腹膜炎的患者应及早手术治疗,同时加用足量有效的抗生素。
3.其他 针对有关并发症予以处理。
预防
(一)管理传染源
1.患者应及早隔离治疗,其排泄物及衣物等应彻底消毒。隔离期应自发病日起至临床症状完全消失、体温恢复正常后15日为止;有条件者应作粪便培养,如连续2次阴性,可解除隔离。
2.带菌者 早期发现,严格登记,认真处理。对托儿所、食堂、饮食行业、自来水厂、牛奶厂等工作人员以及伤寒恢复期病人均应作定期检查(“Vi”凝集试验、粪便培养等),如发现带菌者,应调离工作,并给予彻底治疗。
3.接触者 对密切接触者应进行检疫。对有发热可疑者,应及早隔离观察。
(二)切断传播径
这是预防和降低伤寒发病率的关键性措施。因此,应深入开展群众性爱国卫生运动,做好卫生宣传工作,搞好“三管一灭”(粪便管理、水源管理、饮食卫生管理和消灭苍蝇)。养成良好卫生与饮食习惯,坚持饭前、便后洗手,不饮生水、不吃不洁食物等。
(三)提高人群免疫力
目前国内应用的伤寒、副伤寒甲、乙三联菌苗是用伤寒、副伤寒甲、乙三种杆菌培养后经过加酚处理的死菌苗。一般皮下注射2次,间隔7~10天,70~85%的易感者即可获得保护,保护期3~4年。近年来,有用伤寒杆菌Ty21a变异株制成的口服活菌苗,对伤寒的保护率达96%;可根据条件选用。
(陈勇)
二、副伤寒
副伤寒(paratyphoid fever)是由副伤寒杆菌所致的急性传染病。副伤寒的临床表现与伤寒相似,但一般病情较轻,病程较短,病死率较低。副伤寒丙尚可表现为急性胃肠炎或脓毒血症。
病原学
副伤寒的病原体有3种,副伤寒甲杆菌、副伤寒乙杆菌及副伤寒丙杆菌。各种副伤寒杆菌均有“O”和“H”抗原,在自然条件下,副伤寒杆菌一般只能感染人类,仅偶而感染动物。
流行病学
传染源为病人和带菌者。传播方式与伤寒大致相同,但以食物传播较为常见,因副伤寒杆菌可在食物中较长时间存在。
我国副伤寒的发病率较伤寒为低。成年人中以副伤寒甲为多,儿童易患副伤寒乙,但可因地区、年代等而不同。
发病原理与病理变化
副伤寒甲、乙的发病机理与病理变化大致与伤寒相同,副伤寒丙的肠道病变较轻,肠壁可无溃疡形成,但体内其它脏器常有局限性化脓病变,可见于关节、软骨、胸膜、心包等处。
临床表现
副伤寒的潜伏期较伤寒短,一般为8~10天,有时可短至3~6天。副伤寒甲、乙的症状与伤寒类似,但副伤寒丙的症状较特殊。
(一)副伤寒甲、乙 起病徐缓,但骤起者不少见,尤以副伤寒乙为多。开始时可先有急性胃肠炎症状如腹痛、呕吐、腹泻等,约2~3天后症状减轻,继而体温升高,伤寒样症状出现。发热常于3~4天内达高峰,波动较大,极少稽留。热程较伤寒短,毒血症状较轻,但肠道症状则较显着。皮疹出现较早,且数量多,直径大。复发与再燃多见,而肠出血、肠穿孔少见。
(二)副伤寒丙 临床症状复杂,常见有以下三种类型:
1.伤寒型 症状与副伤寒甲、乙大致相似,但较易出现肝功异常。
2.胃肠炎型 以胃肠炎症状为主,表现为发热、恶心、呕吐、腹痛、腹泻,病程短。
3.脓毒血症型 常见于体弱儿童和慢性消耗疾病患者。发病急、寒战、高热、热型不规型,热程1~3周不等。常有皮疹、肝脾肿大、并可出现黄疸。半数以上病人可出现胸膜炎、脓胸、关节及骨的局限性脓肿、脑膜炎、心包炎、心内膜炎、肾盂炎等迁徙性化脓性并发症,此类并发症极顽固,治疗期长且困难。
副伤寒甲、乙、丙的诊断、治疗及预防等与伤寒大致相同。对并发化脓性病灶者,一旦脓肿形成,可行外科手术治疗,并加强抗菌药物的使用。