第二节 原发性青光眼(primary glaucoma)
原发性青光眼是一种常见致盲眼病,其发病率约为1%,40岁以上的发病率约为2.5%。我国目前的青光眼致盲人数占全体盲人的5.3~21%,平均为10%,国外为15%。
一、急性闭角型青光眼(acute angle closure glaucoma)
急性闭角型青光眼以往称为急性充血性青光眼,是老年人常见眼病之一。多见于女性和50岁以上老年人,男女之比约为1:2。常两眼先后(多数在五年以内)或同时发病。
(一)病因及发病机理
急性闭角型青光眼的发病机理主要与虹膜膨隆,瞳孔阻滞、房角狭窄、闭锁等因素有关。
1.解剖因素:闭角型青光眼多发于远视眼,小眼球,小角膜,晶状体相对较大,晶状体与虹膜间的间隙较窄,虹膜膨隆,止端靠前,睫状体厚而短,因而房角窄,前房浅。随着年龄增长,晶状体增大,进一步引起晶体一虹膜膈向前移位,前房则更浅,房角更窄。正常情况下晶状体与虹膜有接触面,形成生理性瞳孔阻滞,当后房压力增加时,此接触面开放房水间歇性地进入前房。当接触面增大时,房水从后房流经晶状体为虹膜之间的阻力就会增大,产生病理性瞳孔阻滞,导致后房房水的压力升高,特别是当瞳孔轻度散大(约4-5mm)时存在瞳孔阻滞,周边虹膜又比较松弛,因此周边虹膜被推向前,与小梁网相帖,以致房水排出受阻,引起眼压升高。这就是虹膜膨隆型青光眼眼压升高的机理。
2.诱发因素:一般认为与血管神经的稳定性有关。闭角型青光眼的发作,往往出现在情绪波动如悲伤、愤怒、精神刺激、用脑过度、极度疲劳、气候突变,以及暴饮暴食等情况下。引时血管神经调节中枢发生故障致使血管舒缩功能失调,睫状体毛细血管扩张,血管渗透性增加,房水增多,后房压力升高,并在有解剖因素的基础上,睫状体充血水肿使房角阻塞加重,眼压急剧升高,导致青光眼的急性发作。
(二)分期及临床表现
1.临床前期:一眼已发生急性闭角型青光眼,另一眼前房浅,房角窄,但眼压正常,无自觉症状,属临床前期。
2.前驱期:在急性发作之前,患者往往在情绪波动、脑力或体力过度疲劳,阅读过久或看电视、电影之后,感觉有轻度头痛、眼胀、恶心、视朦、一时性虹视,休息后自行缓解,称为前驱期。以后这样小发作越来越频繁,最后终于急性大发作。
3.急性发作期:
(1)症状:由于眼压突然上升,患者突然感到剧烈的眼胀痛、头痛。视力显著下降,仅眼前指数,光感或无光感。由于迷走神经反射,可伴有恶心、呕吐、易误诊为急性胃肠炎或颅内疾患。应详细询问病史及检查,加以鉴别。
(2)混合充血明显,伴有结膜表层血管充血怒张,有时有轻度眼睑和结膜水肿。
(3)角膜水肿,呈雾状混浊,有时上皮发生水泡,知觉减退或消失,角膜后可有色素沉着。
(4)前房甚浅,前房角闭塞。房水中可见细胞色素颗粒飘浮,甚至有纤维蛋白性渗出物。
(5)瞳孔散大,呈竖椭圆形,对光反应消失,是由于支配瞳孔扩约肌的神经麻痹所致。因屈光间质水肿,瞳孔呈青绿色反应,故名青光眼或绿内障。
(6)眼压急剧升高,多在6.65kpa(50mmHg)以上,最高可达9.31-10.64kpa(70-80mmHg)以上,触诊眼球坚硬如石。
(7)虹膜瘀血肿胀,纹理不清,病程较久者,虹膜大环的分支被压,血流受阻,虹膜色素脱落,呈扇形萎缩,或称节 段性虹膜萎缩。
(8)眼底因角膜水肿不能窥见,滴甘油2-3滴后,角膜水肿暂消退,可见视盘充血,静肪充盈,视盘附近视网膜偶尔有小片状出血,有时可见动脉搏动。
(9)滴甘油后作前房角镜检查,可见前房角全部关闭,虹膜与小梁网紧贴。
(10)晶体的改变:由于眼压急剧上升,晶体前囊下可出现灰白色斑点状,棒状或地图状的混浊,称为青光眼斑。眼压下降也不会消失,作为急性发作的特有标志而遗留。青光眼斑、虹膜扇形萎缩、和角膜后色素沉着,称为青光眼急性发作后的三联征。
4.缓解期:急性发作的病例,大多数经过治疗,或者极少数未经治疗,症状消失,关闭的房角重新开放,眼压降至正常,病情可以得到暂时缓解,局部充血消失,角膜恢复透明,视力部分或完全恢复。个别短期无光感的病列,若及时降低眼压,尚可恢复一些有用视力。但这些情况只是暂时的,如不及时进行手术治疗,随时仍有急性发作的可能。此期称为急性闭角型青光眼缓解期,若及时施行周边虹膜节 除术,可防止急性发作。(图10-1,10-2)。
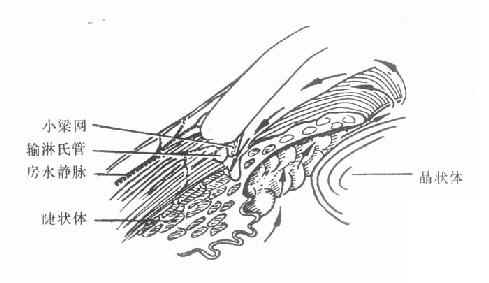
图10-1 闭角青光眼临床前期
(房角窄、房水流动正常、无粘连)
(箭头显示房水流动)
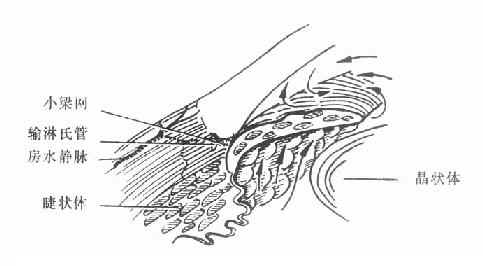
图10-2 闭角青光眼急性发作期(虹膜与小梁紧贴、房角关闭、无粘连)
5.慢性期:是由没有缓解的急生发作期迁延而来。眼局部无明显充血,角膜透明,瞳孔中等度散大,常有程度不同的周边虹膜前粘连,眼压中度升高4.66-6.65kpa(35-50mmHg),晚期病例可见视盘呈病理性凹陷及萎缩,部分病例可见动脉搏动,视力下降及青光眼性视野缺损。
6.绝对期:一切持久高眼压的病例最终均可导致失明。
(三)诊断及鉴别诊断:
急性发作期的诊断主要根据以下几点:
1.自觉症状:伴有剧烈的眼胀痛、头痛、恶心、呕吐等。一些病例尚有便秘和腹泻症状。
2.视力急剧下降。
3.眼压突然升高,眼球坚硬如石。
4.混合性充血明显。
5.角膜呈雾样水肿,瞳孔呈卵圆形散大,且呈绿色外观。
6.前房浅,前房角闭塞。
鉴别诊断:急生闭角型青光眼急性发作时,伴有剧烈头痛、恶心、呕吐等,有时忽略了眼部症状,而误诊为急性胃肠炎或神经系统疾病。急生发作期又易与急性虹膜睫状体炎或急性结膜炎相混淆,现将三者的特点列表于下以资鉴别。
表10-1 急性虹膜炎、结膜炎和青光眼鉴别表
| 急性结膜炎 | 急性虹膜炎 | 急性闭角青光眼 | |
| 症状 | 异物感 | 眼疼及睫状体压痛 | 剧烈偏头痛眼胀痛伴有恶心呕吐 |
| 视力 | 正常 | 减退 | 显著减退 |
| 分泌物 | 有 | 无 | 无 |
| 充血 | 结膜充血 | 睫状充血 | 混合充血 |
| 角膜 | 透明 | 有K.P. | 水肿雾状混浊 |
| 前房深浅 | 正常 | 正常 | 甚浅 |
| 房水 | 正常 | 混浊 | 轻度混浊 |
| 瞳孔 | 正常 | 小 | 大 |
| 眼压 | 正常 | 正常或偏高 | 明显增高 |
(四)治疗
急性闭角型青光眼是容易致盲的眼病,必须紧急处理。其治原原则是:①应先用缩瞳剂,β-肾上腺能受体阻滞剂及碳酸酐酶抑制剂或高渗剂等迅速降低眼压,使已闭塞的房角开放;②眼压下降后及时选择适当手术以防止再发。
1.药物治疗
1)局部治疗
(1)缩瞳剂:缩瞳药使瞳孔括约肌收缩,瞳孔缩小,将周边虹膜拉平,与小梁网分开,房角得以重新开放,房水能顺利排出。常用缩瞳药物有:
①1-2%毛果云香硷(匹罗卡品,piocarpine),对发病不久的病例,常用1-2%毛果云香硷每15分钟滴眼一次,连续2-3小时,至瞳孔缩小接近正常时,可改为1-2小时一次,或每天4次。
②0.25%-0.5%毒扁豆硷(依色林eserino)。缩瞳作用比较强,有人主张在发作期开始半小时内先滴毒扁豆硷4-5次,然后再滴毛果云香硷,治疗效果较好。也可与毛果云香硷交替使用。但由于此药有刺激性,不宜长期使用。如频繁点眼易引起局部充血,并有招致眼压升高的危险,故应慎用。此药宜放置有色瓶中避光保存,若已变色不可再用。
(2)β-肾上腺素能受体阻滞剂,常用0.25-0.5%噻吗心胺溶液。
2)全身治疗
(1)碳酸酐酶抑制剂:能抑制睫状突中碳酸酐酶的产生,从而减少房水的生成,使眼压下降。常用的有:
①醋氮酰胺或称乙酰唑胺(diamox),首次剂量500mg,以后每6小时一次,每次250mg,服用1小时眼压开始下降,可持续6-8小时。此药系磺胺类衍生物,故应服等量的碳酸氢钠,服此药后钾离子排出增加,有产生手足麻木的副作用,应服10%氯化钾10毫升,每日三次。
此药虽可暂时降低眼压,却无开放已闭塞房角的作用,容易造成治愈错觉,失去早期手术治疗的时机,以致造成房角永久粘连。因此对急性闭角青光眼不宜长期使用,且应与缩瞳剂合并使用。
②双氯磺胺或称二氯苯磺胺,又称眼压平(daranide),首剂100mg,以后每次25-50mg,每6-8小进一次,副作用较醋氮酰胺轻。
(2)高渗疗法:高渗溶液可增加血浆渗透压,将眼球内的水分排出,眼压随之下降。高渗药物降压的作用迅速,但不能阻止房角粘连,故必须与缩瞳药同时应用。
①甘油:为一种简便安全的高渗降压药,每公斤体重1-1.5克,加等量生理盐水,一次服下,一般剂量为50%溶液100-150毫升,服后半小进开始降压,可维持4-6小时,部分病人服后发生口渴、恶心、上呼吸道烧灼和头昏症状,但为时短暂,且可耐受。严重呕吐及糖尿病患者不宜用。
②甘露醇,每公斤体重1-2克,静脉点滴,一般为250-500毫升,在30-60分钟滴完,滴注后半小时眼压开始下降,可维持3-4小时。静脉输入甘露醇后可出现多尿、口渴或颅内压降低所引起的恶心、头痛、头昏等症状,这些症状在输液停止后迅速消失。
③尿素,每公斤体重1-1.5克计算,用10%转化糖配成30%溶液,以每分钟45-60滴作静脉滴注,滴注后半小时眼压开始下降,可维持5小时,作静脉注射时,切不可漏出血管之外,否则易致组织坏死。尿素是所有高渗药物中作用最强者,但副作用较大如头痛,血压突然升高等,对有严重心、肝、肾疾病及高血压患者禁用。
④50%高渗葡萄糖100毫升静脉推注,有心、肾疾病及糖尿病者禁用。
(3)其它药物:
①消炎痛:有抑制前列腺素合成的作用,具有消炎、解热、止痛作用。因此术前用消炎痛25mg,3/日,对减轻术后反应及降低眼压均有一定作用。
②呕吐剧烈者可肌注氯丙嗪25毫克。烦燥不安者可用苯巴比妥0.03-0.1克口服或肌注,疼痛剧烈者可用吗啡10毫升皮下注射。
2.手术治疗:
急性闭角型青光眼虽可用药物治疗使急性发作缓解,达到短期降压的目的,但不能防止再发。因此眼压下降后应根据病情,特别是前房角情况,尽快选择周边虹膜切除术或滤过性手术(图10-4)。
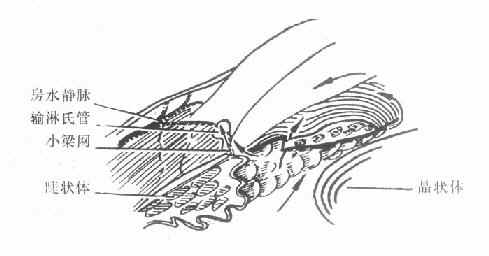
图10-3 闭角青光眼虹膜切除术后
(前房加深,房水经周边虹膜切除口进入前房)
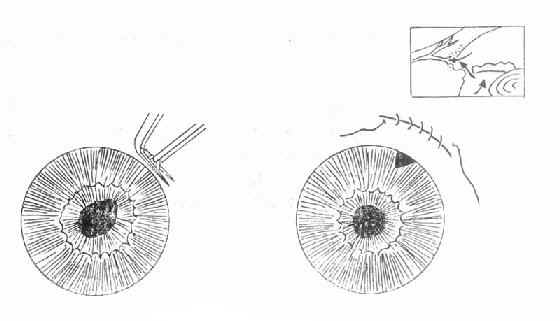
图10-4 周边虹膜切除术
若停药48小时眼压不回升,房角功能性小梁网1/2以上开放以及青光眼临床前期,可施行周边虹膜切除术。对于眼压控制不到正常范围,房角已发生广泛前粘连者,应考虑作滤过性手术或小梁切除术。(图10-5)。
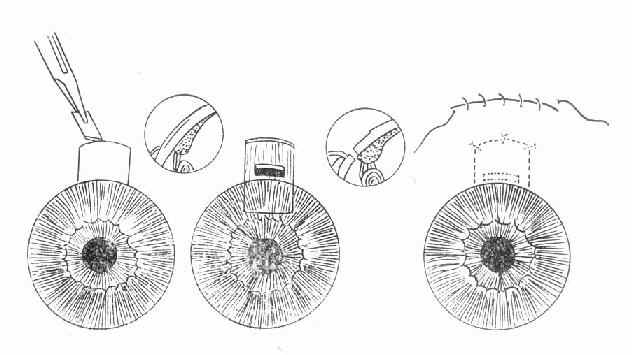
图10-5 小梁切除术
二、慢性闭角型青光眼(chronic angle closureglarcoma)
(一)病因及发病机理
慢性闭角型青光眼,可发生于成年人的各年龄组,无明显性别差异。眼局部解剖特点与急性闭角型青光眼相似。情绪紊乱,过度疲劳,可为眼压升高的诱因。
(二)临床表现
1.症状:多数病人有反复发作的病史。其特点是有不同程度的眼部不适,发作性视朦与虹视。冬秋发作比夏季多见,多数在傍晚或午后出现症状,经过睡眠或充分休息后,眼压可恢复正常,症状消失。少数人无任何症状。
2.通常眼局部不充血,前房常较浅,如系虹膜高褶则前房轴心部稍深或正常,而周边部则明显变浅。
3.前房角:病眼均为窄角,在高眼压状态时,前房角部分发生闭塞,部分仍然开放。早期病例,当眼压恢复正常后,房角可以完全开放,但是反复发作后,则出现程度不同的周边虹膜前粘连。至晚期房角可以完全闭塞。
4.眼压:病人眼压升高为突然发生。开始一段时间的发作具有明显的时间间隔,晚上仅持续1-2小时或数小时,翌日清晨,眼压完全正常,随着病情发展,这种发作性高眼压间隔时间愈来愈短,高眼太持续时间愈来愈长。一般眼压约为5.32-7.98kpa(40-60mmHg),不像急性闭角型青光眼那样突然升得很高。但是在多次发作后,基压就逐渐升高。
5.眼底改变:早期病例眼底完全正常,到了发展期或晚期,则显示程度不等的视网膜神经纤维层缺损,视盘凹陷扩大及萎缩。
6.视野早期正常,当眼压持续升高,视神经受损,此时就会出现视野缺损。晚期出现典型的青光眼视野缺损。
(三)诊断与鉴别诊断
具有典型表现病例的诊断并不困难。症状不典型时,关键在于观察高眼压下的前房角状态。当眼压升高时房角变窄,周边虹膜前粘连在各象限程度不一致,甚至在部分房角依然开放,而眼压下降至正常时,房角就变宽了。因此观察高眼压和正常眼压下的前房角状态,将有助于与开角型青光眼的鉴别。只有在具有正常眼压,视盘与视野,而房角窄但完全开放的可疑开角型青光眼,需要选择暗室试验、俯卧试验、散瞳试验等激发试验以助诊断。
(四)治疗
1.药物治疗:药物可使高眼压暂时缓解,但不能阻止病变的继续发展,有些病人甚至在坚持用缩瞳剂治疗情况下,仍会出现眼压急性升高。
2.手术治疗:早期,周边虹膜后粘连出现之前,采用周边虹膜切除术。晚期,当房角在大部分闭塞时,应作小梁切除术或滤过性手术。
三、开角型青光眼(open angle glaucoma)
也称慢性单纯性青光眼(chronic simple glaucoma)
此类青光眼较常见,多见于中年人以上,青年人亦可发生,常为双侧性,起病慢眼压逐渐升高,房角始终保持开放,多无明显自觉症状,往往到晚期视力视野有显着损害时,方被发现,因此早期诊断甚为重要。
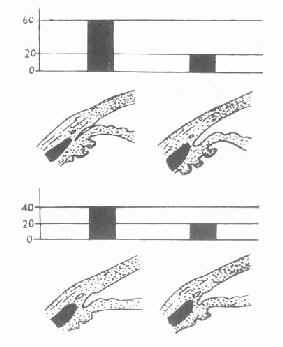
上:闭角型青光眼,房角闭锁时眼压上升,房角开放时眼压下降
下:开角型青光眼,眼压高时房角仍开放
图10-6 原发性青光眼房角与眼压变化的关系(数字单位为毫米汞柱)
(一)病因及发病机理
开角型青光眼的病因及病理改变迄今尚未完全了解。这类青光眼的前房角是开放的,(图10-6)大都是宽角,其发病原因可能是由于小梁网,Schlemm管或房水静脉出现变性或硬化,导致房水排出系统阻力增加。阻碍的部位大多在小梁网,少部分在房水排出通道的远端(图10-7)。近年来对青光眼标本进行光镜和电镜观察,发现在Schlemm管壁内皮下及内皮网间隙中沉淀大量斑状物一酸性粘多糖蛋白复合物,这些斑状物的量与房水流畅系数有明显的负相关关系。
研究还表明开角型青光眼房水排出阻力主要在于Schlemm管本身,管腔变窄、进行性萎缩闭塞,使房水流出阻力增加,是导致眼压升高的主要原因。(图10-7)
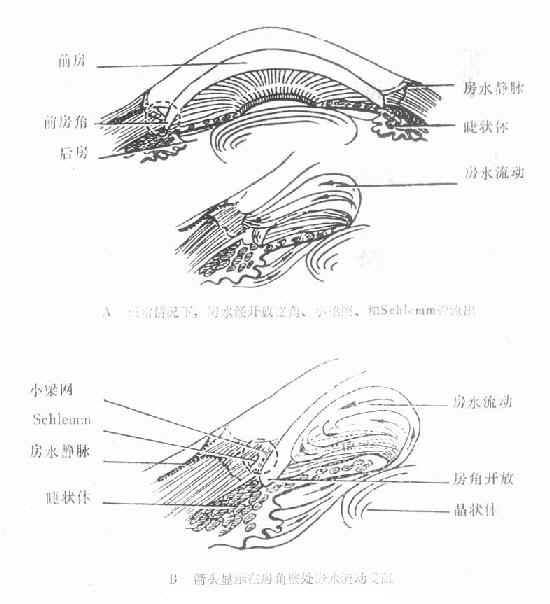
图10-7 开角型青光眼(A、B)
(二)临床表现:
发病初期无明显不适,当发展到一定程度后,方感觉有轻微头痛、眼痛、视物模糊及虹视等,经休息后自行消失,故易误认为视力疲劳所致。中心视力可维持相当长时间不变,但视野可以很早出现缺损,最后由于长期高眼压的压迫,视神经逐渐萎缩。视野随之缩小,消失而失明。整个病程中外眼无明显体征,仅在晚期瞳孔有轻度扩大,虹膜萎缩。
(三)诊断
慢性单纯性青光眼早期诊断对保护视功能极为重要。
1.病史:详细询问家庭成员有无青光眼病史,对主诉头痛、眼胀、视力疲劳、特别是老视出现比较早的患者,老年人频换老视眼镜等,应详细检查及随访。
2.眼压:在早期眼压不稳定,一天之内仅有数小时眼压升高。因此,测量24小时眼压曲线有助于诊断。随着病情的发展,基压逐渐增高。当基压与高峰压之间的差值甚小或接近于零时,就意味着本病发展到最后阶段。
眼压描记:开角型青光眼病人的房水排出流畅系数降低,因而眼压描记时房水流畅系数C常低于正常值。C值正常范围为0.19~0.65,病理范围<0.13。压畅比Po/C,正常范围<100,病理范围>120。
3.眼底改变:视盘凹陷增大是常见的体征之一。早期视盘无明显变化,随着病情的发展,视盘的生理凹陷逐渐扩大加深,最后可直达边缘,形成典型的青光眼杯状凹陷。视盘因神经纤维萎缩及缺血呈苍白色,正常人视盘杯/盘比常在0.3以下,若超过0.6或两眼杯/盘比之差超过0.2,应进一步作排除青光眼检查。亦要注意与先天异常鉴别。视盘邻近部视网膜神经纤维层损害是视野缺损的基础,它出现在视盘或视野改变之前,因此,可作为开角型青光眼早期诊断指标之一。检查时,要充分散瞳和使用足够亮度的无赤光道直接检眼镜。早期青光眼,上、下颞侧弓状走行的神经纤维层中,可发现呈暗黑色的细隙状或楔状局限性小缺损。晚期则呈普遍弥漫性萎缩,视网膜呈黄色、颗粒状及血管裸露。见图10-8。
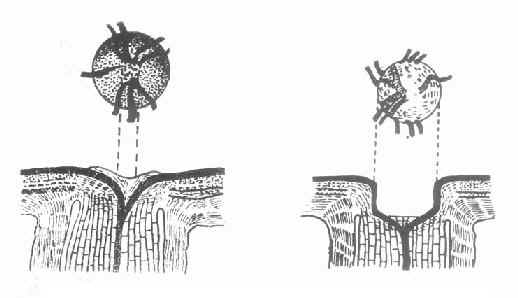
图10-8 开角青光眼视乳头改变
4.视野:开角型青光眼在视盘出现病理性改变时,就会出现视野缺损。
(1)中心视野缺损
早期视野缺损主要有旁中心暗点及鼻侧阶梯状暗点(Ronne氏鼻侧阶梯),前者位于Bjerrum区或在固视点之旁;表现为与生理盲点不相连的暗点,并向中心弯曲而形成弓形暗点(Bjerrum暗点),最后直达鼻侧的中央水平线,形成鼻侧阶梯(Ronne鼻侧阶梯)。
(2)周边视野改变:首先是鼻侧周边视野缩小,常在鼻上方开始,以后是鼻下方,最后是颞侧,鼻侧变化进展较快,有时鼻侧已形成象限性缺损或完全缺损,而颞侧视野尚无明显变化,如果颞侧视野亦开始进行性缩小,则最后仅剩中央部分5°~10°一小块视野,称为管状视野,也可在颞侧留下一小块岛屿状视野,这些残留视野进一步缩小消失,就导致完全失明。(图10-9)。
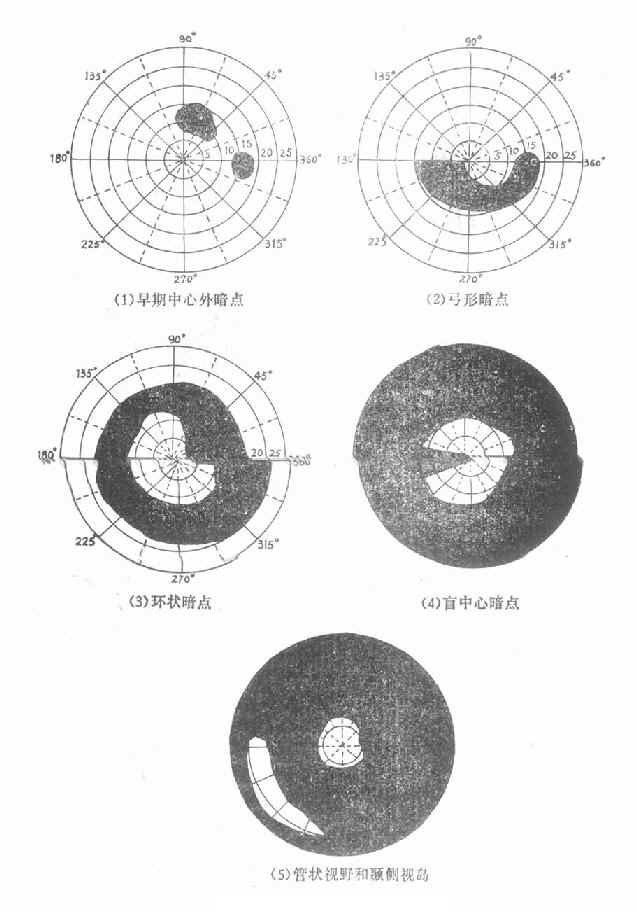
图10-9 开角型青光眼的视野改变
5.前房角:开角型青光眼多为宽角,即使眼压升高仍然开放。
6.激发试验:开角型青光眼早期诊断有困难时可作以下试验。
(1)饮水试验:检查前晚10点以后停止饮食,第二天清晨空腹5分钟内饮水1000毫升,饮水前先测眼压,饮水后每15分钟测眼压一次,共4次,如饮水后眼压高于饮水前8毫米汞柱以上为阳性,检查前应停止抗青光眼药物至少48小时,患有心血管疾病、肾病及严重溃疡病者忌用。
(2)妥拉苏林试验:测量眼压后,在结膜下注射妥拉苏林10毫克,然后每隔15分钟测眼压一次,共测4-6次,注射后眼压升高1.197kpa(9毫米汞柱)以上者为阳性,妥拉苏林能使眼压升高,是因为它有扩张血管的作用,可增加房水的产生。
(3)眼球压迫试验:为诊断开角型青光眼较可靠的试验之一,检查时将视网膜动脉压计置外直肌止端,指向眼球中心,加压65克(压力波动在±2.5克范围内)共4分钟,去除压力后立即再测眼压,计算眼压下降率R= P0-P1/P0×100%,R 正常值≥91%,可疑范围为45-50%,病理范围是≤44%,P0是开始眼压,Pt是终末眼压。
7.特殊检查
(1)FarnsworthPanel D15和Farnsworth 100-Hue色觉检查早期患者常有蓝-黄色觉障碍。
(2)对比敏感度检查(contrastsensitivity test) 开角型青光眼患者对此敏感度阈值升高,敏感度降低。
(3)图形视网膜电流图(patternelectroretinogram) 早期患者即出现波幅降低。
(4)图形视诱发电位(patternvisual evoked potentials) 开角型青光眼患者的图形视诱发电位波幅降低,潜伏期延长。
上述检查的阳性结果必须与眼压、视盘和视野改变结合起来考虑。
(四)治疗
本病治疗原则是:①先用药物治疗,若各种药物在最大药量下仍不能控制眼压,可考虑手术治疗;②先用低浓度的药液后用高浓度的药液滴眼,根据不同药物的有效降压作用时间,决定每天点药的次数,最重要的是要保证在24小时内能维持有效药量,睡前可改用眼膏涂眼;③长期应用抗青光眼药物,若出现药效降低时,可改用其他降压药,或联合应用。
1.药物治疗:
(1)缩瞳药:常用0.5%~2%毛果云香碱点眼,必要时可用4%,副作用少,每日2~4次,滴眼后10~15分钟开始缩瞳,30~50分钟达到最大作用,点药时间根据24小时眼压曲线情况,以在眼压开始上升时为宜,一般清晨起床及晚间睡前各一次甚为重要,药物的浓度及点眼次数是依眼压高低而定,原则上是最低的浓度,最少的次数,维持眼压在20毫米汞柱以下最为理想,现在有用一种软性亲水接触镜,浸泡在1%匹罗卡品中2分钟后戴入眼内,30分钟后眼压开始下降,可持续24小时,七十年代开始,有人将药物制成药膜、放入结膜囊内,它就能用恒定的速度逐渐释放出来,在眼部长时间保持恒定的浓度,常用的是毛果云香碱药膜,将它放在下睑穹窿部,可维持降压作用一周。
(2)拟肾上腺素类药物:此药既能减少房水的产生,又能增加房水流畅系数,不缩小瞳孔,不麻痹睫状肌,常用1~2%左旋肾上腺素,降眼压作用可持续12~24小时,可每日点眼1~2次,常与匹罗卡品配合使用,效果良好,常见的局部副作用是反应性结膜充血及滤泡性结膜炎,少数可见结膜及角膜色素沉着。
(3)醋氮酰胺(diamox):如用上述药物后眼压仍高,可加服醋氮酰胺,剂量和次数可根据眼压高低而定,一般为250毫克每日2~4次,如眼压下降至正常即可停服。
(4)β肾上腺素能受体阻滞剂:其目的是抑制房水生成,现用的有α或β肾上腺素的受体阻滞剂。
①心得安:能减少房水生成及增加房水排出量,口服40毫克,每日二次,服后一小时眼压开始下降,3小时后降至最低,作用可持续6小时,亦可配成1~2%溶液点眼,每日2~4次,冠心病及支气管哮喘病者禁用。
②噻吗心安(timolol):0.5~2%溶液点眼每日二次,点后1~2小时眼压降至最低,可持续7小时。
(5)对视神经萎缩的患者,可给予复方丹参,维生素B1、B12、C、E及三磷酸腺苷等药以维持视功能。
2.手术治疗:如经用多种药物治疗,仍不能将眼压控制在2.66kpa(20毫米汞柱)以下,或视盘凹陷继续加深、视力或视野继续下降或缩小时,应考虑手术治疗,如激光小梁成形术、小梁切除术或其他球外引流手术,手术后,仍可能有10~15%的病人眼压得不到控制。
随访:开角型青光眼经治疗后,即使眼压已经控制,仍应每3~6复查一次,包括眼压、眼底和视力,每年检查一次视野。