第三节 体液平衡紊乱
一、水平衡紊乱
水平衡紊乱可表现为总体水过少或过多或总体水变化不大,但水分布有明显差异,即细胞内水增多而细胞外水减少,或细胞内减少而细胞外水增多。水平衡紊乱往往伴随有体液中电解质的改变及渗透压的变化。
(一)脱水
人体体液丢失造成细胞外液的减少,称为脱水。脱水因血浆钠浓度变化与否,又可将脱水分为高渗性、等渗性和低惨性脱水。
⒈高渗性脱水脱水以水丧失为主,与水比较电解质丢失较少,即每丧失1L体液的同时,丢失约300mOsm以下的电解质,使细胞外渗透压升高,多见于饮水不足,如高温作业大量出汗,或病人的非显性失水仍在进行,从而使水排出量增多。高渗透性脱水的特点是:①体液电解质浓度增加,血浆Na+浓度大于150mOsm/L或CL-与HCO3-浓度之和大于140mmol/L;②细胞外液量减少;③细胞内液水向细胞外液转移,造成细胞内液明显减少。临床症状表现为口渴、体温上升及各种神经症状出现,同时还有尿量减少,进而体重明显下降等症状。
⒉等渗性脱水主要是导致细胞外液的丢失。由于丢失的水和电解质基本平衡,即每丧失1L体液的同时约丢失300mOsm/L电解质,因而细胞外液渗透压保持正常,故称为等渗性脱水。常见于呕吐和腹泻等丧失消化液,此时患者体液电解质浓度无改变。正常时,血浆Na+浓度为130-150mmol/L或Cl-与HCO3-浓度之和为120-140mmol/L;但细胞外液量减少,细胞内液量正常。等渗性脱水对机体损害在于细胞外液量减少而导致血容量不足,血压下降、外周血液循环障碍等。
⒊低渗性脱水以电解质丢失为主,与水相比,电解质的丢失较多,即每丧失1L体液,同时丢失约300mOsm以上的电解质,因而细胞外液的渗透压较正常低,所以叫低渗性脱水。病因多见于丢失体液时,只补充水而不补充电解质所引起,如胃肠道消化液的丧失(腹泻,呕吐等)以及大量出汗情况下,仅补充水分而不补充从消化液和汗液中所丧失的电解质,从而导致低渗性脱水。此时,血浆Na+浓度小于130mmol/L或Cl-和HCO3-浓度之和小于120mmol/L。细胞外液量减少,细胞内液量增多,体重稍有减轻。如表5-1所示。
(二)水肿
当机体摄入水过多或排出减少,使体液中水增多、体重增加、血容量增多以及组织器官水肿,称为水肿或水中毒。一般是水增加致使体液超过体重的10%以上时,可出现水肿症状。引起水肿常见的原因有血浆蛋白浓度降低,或充血性心力衰竭,或水和电解质排泄障碍等,使体液增多出现水肿。水肿后,由于血浆渗透压出现不同的变化,又可分为高渗性、等渗性和低渗性水肿。
表5-1 脱水、水过多与钠的分布变化
| 总水量 | 细胞外液 | 细胞内液 | 总钠量 | 血浆Na+ | |
| 脱水 | |||||
| 高渗性 | ↓ | 轻微↓ | ↓ | 正常或轻微↓ | ↑ |
| 等渗性 | ↓ | ↓ | 正常 | ↑ | 正常 |
| 低渗性 | ↓ | ↓↓ | ↑ | ↓↓ | ↓ |
| 水过多 | |||||
| 水中毒 | ↑ | ↑ | ↑ | 正常 | ↓ |
| 细胞外液容量扩张 | |||||
| 等渗性 | ↑ | ↑ | 正常 | ↑ | 正常 |
| 低渗性 | ↑ | ↑ | ↑ | 轻微↑ | ↓ |
二、钠平衡紊乱
Na+离子是细胞外液最多的阳离子,对保持细胞外液容量、调节酸碱平衡、维持正常渗透压和细胞生理功能有重要意义。体内可交换的钠总量是细胞外液渗透压的主要决定因素,通过渗透压作用可影响细胞内液。细胞外液钠浓度的改变可由水、钠任一含量的变化而引起,故钠平衡紊乱常伴有水平衡紊乱。水与钠的正常代谢及平衡是维持人体内环境稳定的重要因素。
(一)低钠血症
机体摄入Na+过少造成血浆Na+浓度降低,小于130mmol/L,称为低钠血症。血浆Na+浓度是决定血浆渗透浓度(Posm)的主要决定因素,所以低钠血症通常是低渗透浓度的反映,故又称为低钠性低渗综合征。Psom降低导致水向细胞内转移,使细胞内水量过多,这是低钠血症产生症状和威胁生命的主要原因。
血浆钠浓度并不能说明钠在体内的总量和钠在体内的分布情况。低血钠可见于缺钠、多水或水与钠潴留等不同情况,是一个复杂的水与电解质紊乱。
引起低钠血症原因很多,可分为肾性和非肾性原因两大类。
⒈肾性原因肾功能正常情况下,机体很少是因为摄钠过少引起低钠血症的,因为肾脏有较强的保健能力。肾功能损害引起低钠血症有渗透性利尿、肾上腺功能低下、肾素生成障碍以及急、慢性肾功能衰竭等疾患。
⒉非肾性原因如呕吐、腹泻、肠瘘、大量出汗和烧伤等疾病过程,除钠丢失外还伴有不同比例水的丢失。低钠血症使细胞外液渗透压降低,引起水分向细胞内转移,进而出现细胞水肿,严重者有可能出现脑水肿和消化道紊乱。
(二)高钠血症
因进钠过多或水丢失过多所致,临床较少见。水的丢失大于钠的丢失的疾患有尿崩症、水样泻、出汗过多等以及糖尿病人,由于水随糖以糖尿形式排出体外等造成高钠血症。
高钠血症使细胞外液渗透压升高,细胞内水向细胞外转移,病人出现口渴等细胞内脱水症状。
三、钾平衡紊乱
(一)钾代谢
人体全身总钾量约为50mmol/kg。女性由于脂肪较多,体钾总量相对较少。约占总量98%的钾分布在细胞内。钾是维持细胞新陈代谢、调节体液渗透压、维持酸碱平衡和保持细胞应激功能的重要电解质之一。
人体钾的来源完全从外界摄入,每日摄入量50-75mmol/L,一般膳食每日可供钾50-100mmol/L,足够维持生理上的需求。钾90%由肠道吸收,80%-90%经肾脏排泄,还有10%左右经粪便排出。皮肤通常排出少量的钾,约5mmol/L,大量出汗时可排出较多的钾。机体有完整调节血K+水平的机制(图5-10)。
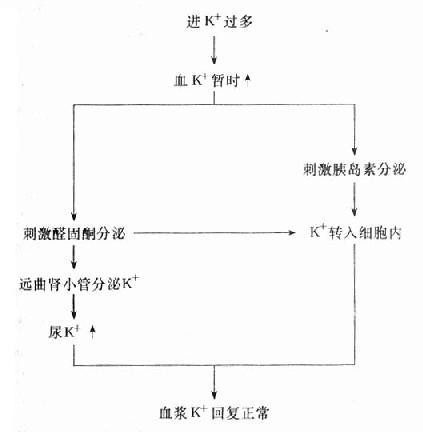
图5-10 血浆K=含量的调节
体内钾的排出主要途径是经肾以钾形式排出。肾排钾对维持钾的平衡起主要作用。肾对钾的排泄受到多种因素的影响,如醛固酮能促使近曲小管、髓袢升支、远曲小管和集合管各段肾小管细胞代谢过程,产生能量,加强对钠的重吸收和钾的排出。也可通过增强肾小管细胞膜对钾的渗透性,促进钾的排泌。醛固酮的分泌除受肾素-血管紧张素系统调节外,还受到血K+、Na+浓度的影响,当血K+升高血Na+降低时,醛固酮合成分泌增多,反之则分泌减少。体液酸碱平衡的改变也影响肾脏对钾的排泌,酸中毒时,尿钾增多;碱中毒时,尿钾减少。长期以来认为,酸碱平衡对肾排钾能力的影响主要通过远曲小管中Na+-H+与Na+-K+之间竞争性交换进行。近期研究认为,远曲小管的H+与K+的排泌呈平行而不是拮抗的关系,从而使人们对这传统观点提出了质疑。有人认为,酸碱平衡主要是通过增加或减少肾小管细胞内钾转运池对肾脏排K+功能产生影响。调节钾进入或逸出细胞膜的枢纽是血浆HCO3-,并非H+浓度。不论血钾水平如何,钾的浓度与细胞外液HCO3-的浓度直接有关,而与血pH的变化关系不大。
(二)钾平衡紊乱
钾平衡紊乱与否,要考虑钾总量和血钾浓度,二者既有区别又有联系。钾总量是指体内钾的总含量,由于钾主要分布在细胞内(约占总量的98%),此时血钾浓度并不能准确地反映体内总量状况。血钾浓度是指血清钾含量,血浆钾浓度要比血清钾浓度低0.5mmol/L左右。因为血液凝固成血块时,血小板及其它血细胞中钾释放少量入血清之故,临床以测血清钾为准。影响血钾浓度的因素有:①某种原因引起K+自细胞内移出到细胞外液时,则血钾浓度会增高,相反,细胞外液的钾进入细胞是时则血钾浓度会降低;②细胞外液受到稀释时,则血钾浓度降低,反之,细胞外液浓缩时,血钾浓度会增高;③钾总量是影响钾浓度的主要因素,如钾总量过多,往往血钾过高,缺钾则伴有低血钾。当细胞外液的钾大量进入细胞内或血浆受到过分稀释时,钾总量即使正常,甚至过多时,也可能出现低血钾,若细胞内钾向细胞外大量释放或血浆明显浓缩的情况下,钾总量即使正常甚至缺钾时也可能出现高血钾;④体液酸碱平衡紊乱,必定会影响到钾在细胞内外液的分布以及肾排钾量的变化。
临床观察拟为钾平衡失调的情况时,除了测定血清钾浓度外,还得分别从影响钾代谢以及钾平衡失调后代谢变化的多方面检查,如肾功能指标、血浆醛固酮及肾素水平、酸碱平衡指标以及尿pH、K+、Na+和Cl-的浓度。以便综合分析钾平衡紊乱的原因及其对机体代谢失调的影响程度。
⒈低钾血症血清钾低于3.5mmol/L以下,称为低血钾症。临床常见原因有:
⑴钾摄入不足的慢性消耗性疾病,术后较长时间未进食。因为人体钾来源全靠食物提供,长期进食不足或者禁食3-4天,由于钾来源不足,而肾仍照常排钾,很易引起体内缺钾造成低血钾症。
⑵钾排出增多,常见于严重腹泻、呕吐、胃肠减压和肠瘘。因为消化液丢失,消化液本身含有一定量钾,外加消化功能障碍,吸收减少,从而导致机体缺钾。肾上腺皮质激素有促进钾排泄及钠潴留作用,当长期应用肾上腺皮质激素时,均能引起低血钾。如心力衰竭,肝硬化患者,在长期使用汞利尿剂时,因大量排尿增加钾的丢失。
⑶细胞外钾进入细胞内,如静脉输入过多葡萄糖,尤其是加用胰岛素时,促进葡萄糖的利用,进而合成糖原,都有钾进入细胞内,很易造成低血钾,代谢性碱中毒或输入过多的碱性药物,形成急性碱血症,H+从细胞内进入细胞外,取而代之,细胞外K+进入细胞内,造成低血钾症。
⑷血浆稀释,也可能造成低血钾症。
低血钾改变了细胞内外K+含量的比例而影响了神经肌肉的兴奋性,也影响细胞膜的功能,使患者出现了低血钾的临床症状。最重要的是影响到心肌功能,表现为室上性心动过速、心传导阻滞、室性期外收缩和室性心动过速,严重者心跳停止于收缩期。血钾低于3.0mmol/L时可能有明显的神经症状,表现为胃肠管蠕动减少所致的便秘、腹胀、骨骼肌功能出现肌无力易激若的麻痹。心电图变化为:当血钾开始降低时,T波降低并增宽,Q-T时间延长,随着血钾进一步降低,伴有U波并呈双峰,再严重者,出现T波倒置,ST段下移等低血钾心电图的特殊表现。
⒉高血钾症血清钾高于5.5mmol/L者,称为高血钾症,临床引起高血钾症的原因有:
⑴钾输入过多,多见于钾溶液输入速度过快或量过大,特别是肾功能不全、尿量减少时,又输入钾溶液,尤其容易引起高血钾症。
⑵钾排泄障碍,各种原因的少尿或无尿,如急性肾功能衰竭的肾排钾障碍;
⑶细胞内的K+向细胞外转移,如大面积烧伤,组织细胞大量破坏,细胞内钾大量释放入血。代谢性酸中毒,血浆的H+往细胞内转移,取而代之,细胞内的钾转移到细胞外液;与此同时,肾小管上皮细胞泌H+增加,而泌K+减少,使钾潴留于体内。
高血钾症状主要是神经肌肉症状,如肌肉酸痛、苍白和肢体湿冷等一系列类似缺血现象。神经及神经肌肉联接处的兴奋性抑制,可发生心内传导阻滞,出现心跳变慢及心律不整,引起循环机能衰竭,甚至引起纤维性颤动,最后,心脏停跳于舒张期。
高血钾时,当其他症状不明显时,心电图呈现显著的改变,血钾高于6-7mmol/L时,T波高价而基底较窄,Q-T间期延长;当血钾升高达10mmol/L时,会出现异常增宽的QRS波群。有时心电图变化与血钾浓度不一定完全一致,甚至血K+高达8mmol/L,而心电图仍无明显变化者也有之。