第五节 丝虫病
丝虫病(filariasis)是由丝虫寄生于人体淋巴系统所引起的疾病。本病以蚊为传播媒介,早期以淋巴管炎及淋巴结炎为主,晚期则以淋巴回流障碍为主,出现淋巴管扩张及象皮肿等。本病流行于世界各地,发热带及亚热带地区为多见。在我国流行甚广,如山东、河南、江苏、浙江、福建、台湾、广东、广西、湖南及湖北等省区均有流行。
【病因和感染途径】
目前已知寄生在人体的丝虫共8种,但在我国流行的只有班氏丝虫(Wuchereria bancrofti)和马来丝虫(brugia malayi)两种,前者主要由库蚊传播;后者由中华按蚊传播。两者生活史基本相似。
当蚊叮人吸血时,蚊体内的感染期幼虫钻入人体。一般认为幼虫迅速侵入附近的淋巴管,并移行至大淋巴管及淋巴结寄生,发育为成虫。马来丝虫主要寄生在上、下肢的浅表淋巴系统,尤以下肢为多;班氏丝虫除寄生在浅表淋巴系统外,多寄生于深部淋巴系统中,如下肢、阴囊、精索、肾盂等部位。当雌雄虫体交配后,雌虫即产生微丝蚴。微丝蚴自淋巴系统进入血液循环,一般白天滞留于肺及其他器官的毛细血管内,夜间开始出现于周围血液中。这种夜现周期性机制尚未完全阐明,可能与宿主的生理状况、生活习惯,尤其是睡眠习惯有关;亦与微丝蚴特有的生物节律有关,这种节律受宿主的昼夜节律影响并与之同步。丝虫从感染期幼虫侵入人体至发育为成虫并产生微丝蚴的时间,一般约需8~12个月。微丝蚴在人体内可存活2~3个月,成虫约可存活3年。
【发病机制】
对丝虫病的发病机制至今尚未完全阐明,丝虫病的发生与发展取决于多种因素,与宿主的机体反应性、感染的虫种、程度和次数以及虫体的发育阶段、寄居部位和成活情况等因素有关。一些实验证明,丝虫的感染期幼虫、成虫和微丝蚴以及其代谢产物都具有抗原性,机体可产生对抗丝虫的特异性抗体。人体感染丝虫后,血清中IgG和IgE水平均有升高。实验还证明,丝虫感染后除产生体液免疫外,还可能有细胞免疫参与,例如实验发现致敏动物还可出现皮肤的迟发型变态反应和巨噬细胞移动抑制现象。此外还观察到切除胸腺的小鼠对丝虫的易感性增高,并出现微丝蚴血症。一般认为,在丝虫病的急性期变态反应起重要作用。童虫和成虫的代谢产物,尤其是感染期幼虫蜕皮时的分泌物,雌性成虫子宫分泌物以及死虫及其分解产物均可引起局部和全身的变态反应。晚期丝虫病与丝虫成虫阻塞淋巴流有重要关系。但晚期患者发生进行性象皮肿时,常不能证明宿主体内还有活丝虫存在,血中也难以查见微丝蚴。患者血清中IgG升高,因此在晚期丝虫病发病机制中是否还有自身免疫因素存在,尚待证实。人体对丝虫感染的获得性免疫既不能彻底消除已感染的虫体,也不能防止再感染。
【病变】
丝虫的微丝蚴和成虫均可引起病变,但对人体造成严重危害者是成虫所致的病变。
1.微丝蚴所致病变微丝蚴以肺内为最多,心肌及肾次之。一般不引起明显病变。偶尔在脾、脑及乳腺可引起微丝蚴肉芽肿,呈结核样结节,伴有较多的嗜酸性粒细胞浸润。当微丝蚴死亡、钙化后,可引起异物巨细胞反应及纤维结缔组织增生。
2.成虫所致病变主要引起淋巴结及淋巴管的病变,活虫引起的反应一般较轻,而死虫每引起剧烈的组织反应。病变可分为急性期及慢性期。
(1)淋巴管炎:多发生在较大的淋巴管,以下肢、精索、附睾、腹腔内淋巴管及乳腺等处较多见。肉眼观,急性期发炎的淋巴管呈一条红线样自上而下蔓延,形成所谓离心性淋巴管炎。当皮肤表浅微细淋巴管亦被波及时,局部皮肤则呈弥漫性红肿,称为丹毒性皮炎。镜下,常见淋巴管扩张、内皮细胞肿胀增生,管壁水肿增厚和嗜酸性粒细胞及单核细胞浸润。虫体死亡后对组织刺激强烈,引起凝固性坏死及大量嗜酸性粒细胞浸润,形成所谓嗜酸性脓肿。坏死组织中央可见死亡虫体断片及脱出在虫体外的微丝蚴,病变附近可找到Charcot-Leyden结晶。慢性期在脓肿周围出现类上皮细胞、巨噬细胞及异物巨细胞或Langhans巨细胞,形成结核样肉芽肿(图19-16)。随着虫体的钙化,肉芽肿逐渐纤维化,形成同心圆状排列的实心纤维索,使管腔完全闭塞,形成闭塞性淋巴管炎,而引起一系列继发改变。
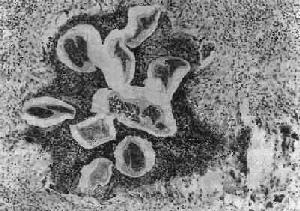
图19-16 丝虫性淋巴管炎
图中可见数个切断的死虫体,周围有嗜酸性脓肿及肉芽肿反应
(2)淋巴结炎:一般由成虫寄居于淋巴结引起,较多见于腹股沟、腘窝及腋窝等处淋巴结。肉眼观,淋巴结显著肿大。镜下,见病变的发展过程与上述淋巴管炎的改变基本相同。死亡虫体钙化后,病变可逐渐纤维化成为瘢痕,影响淋巴液的流通,而导致淋巴淤滞。
(3)淋巴系统阻塞引起的病变:长期反复感染的丝虫性淋巴管炎和淋巴结炎可引起淋巴系统的回流障碍,从而发生一系列改变。
1)淋巴窦及淋巴管扩张:淋巴结内的淋巴窦扩张,形成局部囊状肿块,常见于腹股沟淋巴结,也称腹股沟淋巴结曲张(varicose groin gland),穿刺淋巴液,其中可找到微丝蚴。阻塞远端的淋巴管可见淋巴淤滞而引起曲张,常见于精索、阴囊及大腿内侧,造成组织水肿。淋巴管极度曲张时可使管壁破裂和淋巴液外溢。根据淋巴系统阻塞的部位不同,所溢出的淋巴液性质和病变影响也各异。
当阻塞发生在肠干淋巴管入口的上方或主动脉前淋巴结时,因乳糜液不能回流至乳糜池,则胸导管以下的远端淋巴管皆发生曲张,并形成侧支循环与主动脉侧淋巴结相通。此时如乳糜液经曲张的侧支循环返流至肾盂、输尿管或膀胱的淋巴管而引起破裂时,乳糜液乃溢入尿中,形成乳糜尿。如果乳糜液由此至精索淋巴管流入睾丸鞘膜内,则引起鞘膜乳糜积液;乳糜液也可通过肠系膜淋巴管进入腹腔,则形成乳糜腹水。当阻塞部位发生在肠干淋巴管入口处下方的腰干淋巴管或主动脉侧淋巴结等处时,则对乳糜液回流到胸导管无影响。此时淤滞的淋巴液逆流,则引起相应的淋巴尿、淋巴腹水和鞘膜淋巴积液。
2)象皮肿(elephatiasis):是晚期丝虫病的最突出病变。病变皮肤及皮下组织明显增厚、粗糙、肥大而下垂,皮皱加深,有如大象的皮肤外观,因而得名。有时尚可伴有苔藓样变、棘刺及疣状突起等变化。镜下,表皮角化过度和棘细胞肥厚,真皮及皮下有致密纤维组织极度增生,弹力纤维消失,淋巴管和小血管周围有少许淋巴细胞、浆细胞及嗜酸性粒细胞浸润。真皮淋巴管内皮细胞增生,甚至使管腔完全闭塞,皮下淋巴管壁可有明显肌层肥厚。发病部位最多见于下肢、阴囊、女阴等处,其次为手臂及乳房。以下肢的象皮肿最多见,约占90%,常为双侧性,由踝部和足背部开始,逐渐扩展到小腿甚至大腿,下肢可比正常增粗2~3倍(图19-17)。阴囊象皮肿大小不等,小者如拳头大,大者可大如篮球或更大,甚至可下垂到膝部以下。

图19-17丝虫病晚期的下肢象皮肿
关于象皮肿的发生机制,过去一般认为系由于淋巴管的慢性机械性阻塞而引起,即淋巴液由于回流障碍而蓄积在皮肤及皮下组织,因淋巴液的蛋白质含量高,刺激纤维组织大量增生,使局部皮肤增厚、变硬,而局部的反复链球菌低度感染,则促进了象皮肿的发生和发展。但近年来通过淋巴系统造影术发现,象皮肿患者的淋巴系统大多并不见有阻塞,因而认为不是淋巴流的机械性闭塞而是由于淋巴循环严重的病理生理动力学改变所致的淋巴循环障碍引起象皮肿。也有认为象皮肿的局部反应属于Arthus变态反应。
象皮肿的发展很慢,一般都在感染后的10~15年以上才能达到显著程度。患者的血液中大多已找不到微丝蚴,可能因成虫已死亡,不能产生微丝蚴,或因淋巴循环障碍,微丝蚴不能进入血流之故。