第二节 黄 疸
一、黄疸的概念
黄疸(jaundice)是由于胆色素代谢障碍,血浆中胆红素含量增高,使皮肤、巩膜、粘膜等被染成黄色的一种病理变化和临床表现。正常血清总胆红素含量在1.0毫克%以下,当超过2毫克%时,临床上出现黄疸。若血胆红素的浓度已超过正常范围,而临床上未表现出黄疸,称为隐性黄疸。
黄疸是肝功能不全的一种重要的病理变化,但并非所有的黄疸都是肝功能障碍引起的,例如红细胞破坏对多引起的溶血性黄疸,肝外胆管阻塞引起的阻塞性黄疸,为了叙述方便,合并一起讨论。
二、胆色素的正常代谢
首先复习一下胆色素的正常代谢过程(图15-6)。
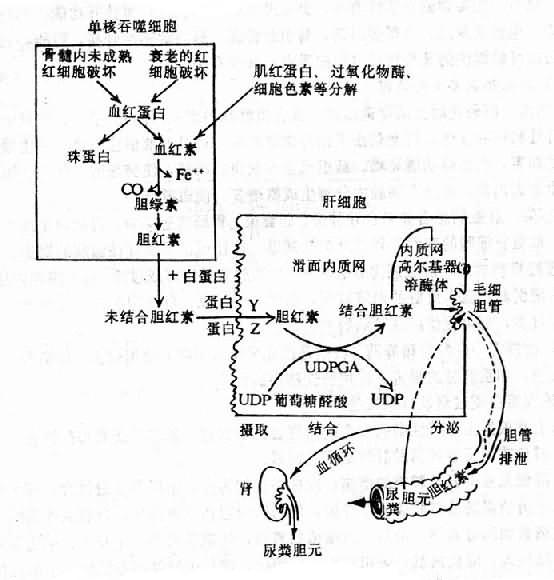
图15-6 正常胆色素代谢途径
UDP:尿嘧啶核苷二磷酸UDPGA:尿嘧啶核苷二磷酸-葡萄糖醛酸基转移酶
(一)胆红素的来源
80-85%的胆红素来自衰老的红细胞崩解。约15%左右是由在造血过程中尚未成熟的红细胞在骨髓中被破坏(骨髓内无效性红细胞生成)而形成的。少量来自含血红素蛋白(hemoprotein),如肌红蛋白、过氧化物酶、细胞色素等的破坏分解。有人把这种不是由衰老红细胞分解而产生的胆红素称为“旁路性胆红素”(shuntbilirubin)。
(二)未结合胆红素的形成
肝、脾、骨髓等单核吞噬细胞系统将衰老的和异常的红细胞吞噬,分解血红蛋白,生成和释放游离胆红素,这种胆红素是非结合性的(未与葡萄糖醛酸等结合)、脂溶性的,在水中溶解度很小,在血液中与血浆白蛋白(少量与α1-球蛋白)结合。由于其结合很稳定,并且难溶于水,因此不能由肾脏排出。胆红素定性试验呈间接阳性反应。故称这种胆红素为未结合胆红素,也称间应胆红素。
(三)结合胆红素的形成
肝细胞对胆红素的处理,包括三个过程。
“摄取”:未结合胆红素随血流至肝脏,很快就被肝细胞摄取,与肝细胞载体蛋白-Y蛋白和Z蛋白结合(这两种载体蛋白,以Y蛋白为主,能够特异地结合包括胆红素在内的有机阴离子)被动送至滑面内质网。
“结合”:Y蛋白―胆红素和Z蛋白―胆红素在滑面内质网内,未结合胆红素通过微粒体的UDP-葡萄糖醛酸基转移酶(UDPGA)的作用,与葡萄糖醛酸结合,转变为结合胆红素。结合胆红素主要的是胆红素双葡萄糖醛酸酯,另外有一部分结合胆红素为胆红素硫酸酯。这种胆红素的特点是水溶性大,能从肾脏排出,胆红素定性试验呈直接阳性反应。故称这种胆红素为结合胆红素,也称直应胆红素。
“分泌”:结合胆红素在肝细胞浆内,与胆汁酸盐一起,经胆汁分泌器(高尔基复合体在细胞分泌过程中有重要作用),被分泌入毛细胆管,随胆汁排出。由于毛细胆管内胆红素浓度很高,故胆红素由肝细胞内分泌入毛细胆管是一个较复杂的耗能过程。
(四)胆红素在肠内的转化和肝肠循环
结合胆红素经胆道随胆汁排入肠内,被细胞还原为尿(粪)胆素元。绝大部分尿(粪)胆素元随粪便排出,小部分(约1/10)被肠粘膜吸收经门静脉到达肝窦。到达肝窦的尿(粪)胆素元,大部分通过肝脏又重新随胆汁由胆道排出(肝肠循环),仅有小部分经体循环,通过肾脏排出。
在胆红素代谢过程中,任何一个环节发生了障碍,都将引起胆红素在血浆内含量升高,产生高胆红素血症(hyperbilirubinaemia)。
三、胆色素代谢障碍的基本环节及各型黄疸胆色素代谢的特点
(一)未结合胆红素生成过多
这主要是由于红细胞本身的内有缺陷(如某些酶的缺乏或血红蛋白异常)或红细胞受外源性溶血因素的损害(如疟疾、免疫性溶血、蛇毒、苯胺等),造成大量红细胞破坏,产生大量的未结合胆红素,若超过了肝细胞的处理能力,则使血液中未结合胆红素增多,而出现黄疸。在一些贫血的病人,由于骨髓红细胞系统增生,骨髓内无效性红细胞生成增多,这种红细胞多在“原位”破坏,而未能进入血循环,或是进入血循环后红细胞生存的时间很短(数小时),而使未结合胆红素增多。
由于红细胞破坏过多,使未结合胆红素增多而引起的黄疸,称为溶血性黄疸(hemolyticjaundice)。其胆色素代谢特点是(表15-2):
表15-2 各型黄疸的胆色素代谢变化特点
| 黄疸 类 型 | 胆红 素 | 尿(粪)胆素元 | |||||
| 血 清 | 尿 | 尿 | 粪 | ||||
| 未结合 | 结 合 | ||||||
| 高未结胆合红素黄疸 | 肝前性 | 胆红素生成过多性―溶血性黄疸 | ↑↑ | -~↑ | - | ↑ | ↑↑ |
| 肝性 | 胆红素摄取障碍性―吉伯特氏病 | ↑ | -~↑ | - | -~↓ | -~↓ | |
| 胆红素结合障碍性―克里格勒―纳亚二氏综合征 | ↑↑↑ | ↓ | - | ↓ | ↓ | ||
| 胆红素分泌障碍性一杜宾-约翰森综合征,罗特综合征 | - | ↑ | ↑ | -~↓ | -~↓ | ||
| 高结合胆红素黄疸 | |||||||
| 胆汁分泌障碍性一肝内胆汁淤积 | -~↑ | ↑↑↑ | ↑↑ | ↓ | ↓ | ||
| 胆红素摄取、结合和胆汁分泌障碍混合性一肝细胞性黄疸 | ↑↑ | ↑↑ | ↑ | ↑~↓ | ↓ | ||
| 肝后性 | 胆道阻塞性一阻塞性黄疸 | -~↑ | ↑↑↑ | ↑↑ | ↓~○ | ↓~○ | |
-正常 增加↑ 减少↓ 没有○
1.血清未结合胆红素增多由于肝脏对未结合胆红素的处理有很大的储备力,一般血清总胆红素含量不超过3-5毫克%。血清胆红素定性试验呈间接阳性反应。
2.粪内尿(粪)胆素元增多这是由于肝脏加强制造结合胆红素,排入肠道的胆红素增多所致。
3.尿内尿(粪)胆素元增多,胆红素阴性。
(二)肝细胞对胆红素摄取障碍,
肝细胞摄取未结合胆红素障碍,可见于下列原因:
1.
2.新生儿肝脏的发育尚未完善,肝细胞内载体蛋白少,因而肝细胞摄取胆红素的能力不足。
3.吉尔伯特(Gibert)氏病是一种先天性、非溶血性黄疸,它是由于肝细胞窦侧微绒毛对胆红素的摄取障碍所致。临床检验发现,这种病人的肝脏对未结合胆红素的清除能力只有正常人的1/3,其血清胆红素一般不超过3毫克%(在血清胆红素高于5毫克%和重型病例中,还发现肝组织内UDP-葡萄糖醛酸基转移酶活性降低)。
肝细胞摄取障碍的胆色素代谢特点是(表15-2):血中未结合胆红素增高,血清胆红素定性试验呈间接阳性反应;尿内无胆红素;粪和尿排出的尿(粪)胆素元偏低。
(三)肝细胞内胆红素结合障碍
肝细胞内胆红素结合障碍可见于下列原因:
1.肝细胞受损害(如病毒性肝炎或药物中毒),使肝内葡萄糖醛酸生成减少或UDP-葡萄糖醛酸基转移酶受抑制。
2.新生儿肝内UDP-葡萄糖醛酸基转移酶的生成不足(要在出生后10个月左右才渐趋完善)。而且母乳汁内的孕二醇,对UDP-葡萄糖醛酸基转移酶有抑制作用。
3.克里格勒―纳亚(Crigler-Najiar)二氏综合征:这是一种伴有核黄疸的新生儿非溶血性、家族性黄疸。用同位素标记胆红素所作的试验证明,肝脏不能使胆红素与葡萄糖醛酸结合。这是由于肝脏缺少UDP-葡萄糖醛酸基转移酶所致。这种黄疸危害性大,大多数患儿死于核黄疸(nuclearjaundice),或称胆红素脑病。因为未结合胆红素毒性比较大,高浓度的未结合胆红素有抑制氧化磷酸化作用。另外未结合胆红素是脂溶性的,和脂质多的组织亲和力大;再加上新生儿或婴幼儿血脑屏障发育还不完善,未结合胆红素容易透入脑组织,沉积在神经细胞内,特别是在大脑基底核、丘脑、海马被胆红素所深染(故称核黄疸),引起中枢神经系统功能障碍,表现为精神不振、嗜睡、肌肉张力降低或增强,甚至发生角弓反张、肌肉痉挛和强直。
肌细胞内胆红素结合障碍,胆色素的代谢特点是(表15-2)。
(1)血清未结合胆红素增高(Grigler-Najiar二氏综合征Ⅰ型,UDP-葡萄糖醛酸基转移酶完全缺乏,血清未结合胆红素可高达25-45mg%),血清胆红素定性试验呈间接阳性反应。
(2)尿内无胆红素。
(3)由于结合胆红素生成减少,因此,尿(粪)胆素元从粪和尿排出明显减少。
(四)肝细胞对胆红素分泌障碍
肝细胞内结合胆红素是与胆固醇、胆汁酸盐、卵磷脂、水及电解质组成肝胆汁,通过高尔基复合体和微绒毛,分泌到毛细胆管的。“单纯的”或选择性胆红素分泌障碍是很少的。杜宾―约翰森(Dubin-Johnson)综合征和罗特(Rotor)综合征,是两种很相似的慢性特发性黄疸,可发生在同一家族中。其胆色素代谢特点是:血清内结合胆红素增多,呈直接阳性反应;尿中胆红素阳性。同时肝细胞对酚四溴酞钠(BSP)的排泄也有障碍,但胆汁酸盐分泌和胆流正常,没有胆汁淤积。目前认为可能是由于肝细胞对胆红素和带阴性离子异性染料的分泌有先天性缺陷,胆红素不能定向地向毛细胆管分泌而返流入血窦,使血清内结合胆红素增多。
(五)胆汁的分泌和排泄障碍
这里包括两种情况,一是肝内胆汁淤积(肝内胆汁淤积性黄疸)。二是胆汁由胆管排入肠道受阻,引起的阻塞性黄疸。胆道阻塞,毛细胆管内胆汁流不出去,以致压力升高,胆汁浓缩或胆栓形成,也反过来阻碍胆汁的分泌.
1.肝内胆汁淤积(intrahepatic cholestasis)由于各种原因使肝细胞排泌胆汁障碍,以致肝内胆汁淤滞和血中胆汁成分增多,而无胆道阻塞者,称为肝内胆汁淤积。可见于原发性胆汁性肝硬变、病毒性肝炎、某些药物的损害(如酒精、氯丙嗪、睾丸酮、妊酮等)及个别孕妇。其病变特点:光镜下,可见有肝细胞肿胀,内有胆色素沉积;严重的,有少数肝细胞变性坏死,毛细胆管内胆汁浓缩和有胆栓形成。电镜下,毛细胆管扩张,微绒毛减少,变平、甚至消失,滑面内质网呈不规则之增生,线粒体的嵴卷曲,毛细胆管周围溶酶体增多等。
肝内胆汁淤积的发病机制,目前还不完全清楚,可能与下列因素有关:
(1)自身免疫机制 原发性胆汁性肝硬化被认为与自身免疫有密切关系,早期见小胆管周围有淋巴细胞浸润和小胆管上皮细胞增生和坏死;以后发展成小胆管周围纤维组织增生和小叶间胆管萎缩,数目减少。病人血中抗线粒体抗体、抗小胆管抗体检出率高,免疫球蛋白浓度高。
(2)滑面内质网功能障碍胆固醇先在肝细胞滑面内质网中羟化,再在线粒体中进行侧链氧化,生成游离型初级胆汁酸(primary bile acibs),其中主要是三羟基的胆酸(cholic acid)和二羟基的鹅脱氧胆酸(lithochocholic acid)很少。游离型胆汁酸再与牛磺酸或甘氨酸结合,形成结合型初级胆汁酸(如牛磺胆酸或甘氨胆酸、牛磺鹅脱氧胆酸或甘氨鹅脱氧胆),与胆红素、胆固醇形成亲水性强的乳粒,分泌入毛细胆管,经胆管排入肠道。胆汁酸盐在肠内受细菌作用,水解脱羟,成为次级胆汁酸(secondary bile acids),例如牛磺胆酸变为脱氧胆酸(deoxycholicacid),甘氨鹅脱氧胆酸变为石胆酸,然后被重吸收入肝,再经过羟化生成胆酸和鹅脱氧胆酸(图15-7)。
肝细胞主动分泌胆汁酸盐,使毛细胆管内渗透压升高,使水和电解质进入毛细胆管,因此胆汁酸盐是决定毛细胆管胆汁流量的重要因素,这部分胆汁称为“胆盐依赖性胆流”(bile saltdependent bile flow, BSDF)。滑面内质网质损,羟化胆固醇功能降低,此时胆固醇直接经侧链氧化而生成大量的石胆酸;从肠道重吸收入肝的石胆酸也增多,而在肝内又不能再羟化,因而在细胞内石胆酸过多。胆汁酸为两亲性化合物,一端为极性基团(-0H等),另一端为非极性基团(CH等),胆酸和鹅脱氧胆酸含羟基较多,极性较高,与胆红素和胆固醇形成的乳粒亲水性强,较易通过毛细胆管微绒毛分泌入毛细胆管,而石胆酸的羟基少,极性低,与胆红素和胆固醇形成的乳粒亲水性差,在毛细胆管微绒毛内发生淤积,渗透活性降低,从而使胆盐依赖性胆流减少,引起肝内胆汁淤积。
(3)毛细胆管内胆流受到抑制胆盐分泌可以带动水分流入毛细血管,这是推动毛细胆管内胆管内胆汁流动的一个因素。但是,在毛细胆管内胆汁流动率中还有40-70%是由另外的因素推动的,叫做“不依赖于胆盐的胆流(bile salt independent bile flow, BSIF)。BSIF在毛细胆管的胆汁流中似有更重要作用。实验证明,氨丙嗪、雌激素、特别是炔雌醇可抑制BSIF。凡能抑制细胞质膜Na+-K+-ATP酶的物质(如毒毛旋花苷),可抑制BSIF。氯丙嗪和炔雌醇(避孕药)在人可引起肝内胆汁淤积,可能是通过抑制Na+-K+-ATP酶而起作用的。
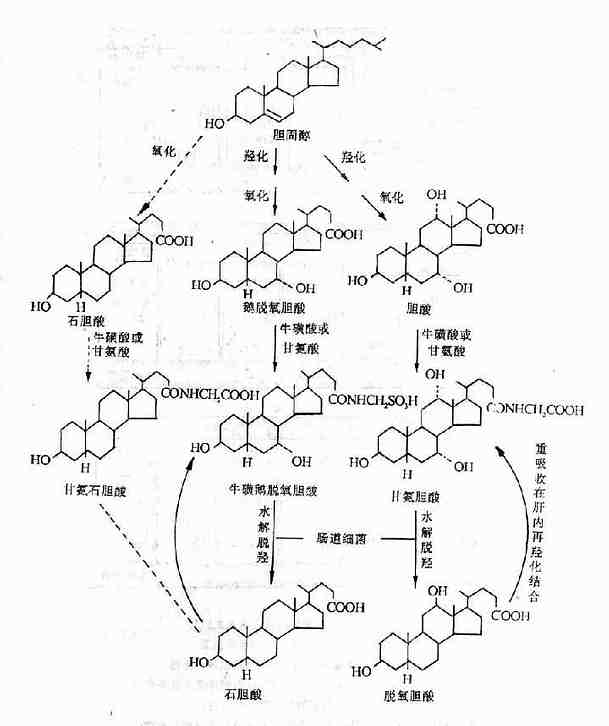
图15-7 胆汁酸的生成和肝肠循环
正常石胆酸生成很少,结合石胆酸约占结合型胆汁酸总量的1-2%,滑面内质网功能障碍时,石胆酸生成增多。
(4)微丝的功能降低毛细胆管微绒毛中有丰富的微丝,其中含有肌动蛋白样的收缩蛋白。微丝在胆汁分泌中的重要性可用下述实验说明;用细胞松弛素(选择性地降低微丝的功能)灌流大鼠肝脏1小时,胆汁流量减少50%,灌流2小时,胆流完全停止,微丝的作用大概是通过它的收缩、松弛,使微绒毛变形,毛细胆管扩张或缩小,从而推动胆汁流动。
各种原因引起的肝内胆汁淤积,几乎无例外地都有毛细胆管微绒毛的形态变化,如肿胀、变形、数目减少等。
由于肝细胞胆汁分泌障碍,发生肝内胆汁淤积,胆汁则从肝细胞弥散入血,造成肝内胆汁淤积性黄疸(图15-8),血液中胆汁酸盐增多。其胆色素代谢变化:血清结合胆红素明显增多,胆红素定性试验直接阳性反应;粪和尿内尿(粪)胆素元减少;尿内胆红素阳性。除胆红素代谢变化外,绝大多数病人血清硷性磷酸酶显著升高,还有其它肝功能损害的变化。
2.胆汁由胆管排入肠道受阻―阻塞性黄疸
常见于胆道结合、蛔虫、肿瘤或胆管炎,使胆道狭窄或阻塞。胆汁排入肠道受阻,阻塞上部的胆管内则有大量的胆汁淤积,胆管扩张,压力升高,胆汁通过破裂的小胆管和毛细胆管而流入组织间隙和血窦,引起血内胆红素增多(胆汁酸盐也进入血循环),产生黄疸(图15-6,15-8)。
阻塞性黄疸(obstructive jaundice)的胆色素代谢特点和肝内胆汁淤积性黄疸很难加以区别(表15-2),都表现为血清结合胆红素明显增多,尿内胆红素阳性,尿和粪内尿(粪)胆素元减少,如胆道完全阻塞,尿(粪)胆素元可以没有,但是阻塞上部胆道有感染,结合胆红素可被细菌还原为尿(粪)胆素元,吸收入血由肾脏排出。由于对这两种黄疸治疗不同,必须认真加以区别,肝内胆汁淤积性黄疸,除胆色素代谢障碍外,往往有其它肝功能的损害。另外,肝脏穿剌取活组织检查和胆道造影,对确定诊断有较大的帮助。
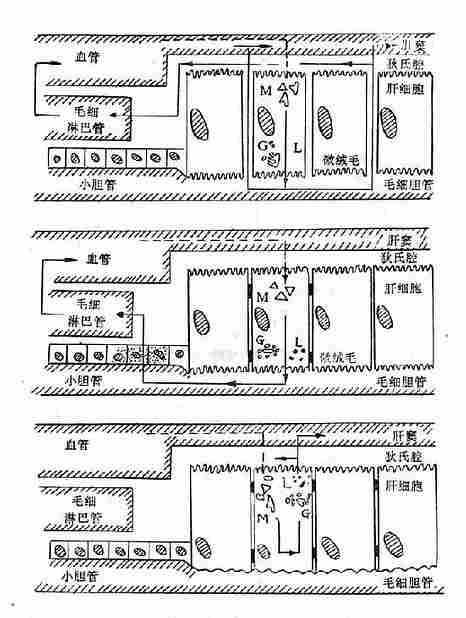
图15-8 结合型胆红素返流入血机理
……未结合胆红素
――结合胆红素
M:滑面内质网,L:溶酶体,G:Golgi(高尔基)氏器
1.肝细胞之间的桥粒体受破坏,毛细胆管内胆汁流入狄氏腔和血窦。
2.小胆管破裂,胆汁流入组织间隙,再吸收入血。
3.肝胆汁分泌方向发生改变,由肝细胞分泌入狄氏腔和血窦。
肝内胆汁淤积和阻塞性黄疸时,不仅血清结合胆红素增加,胆汁酸盐在血液中也大量增加。胆汁酸盐可剌激皮肤感觉神经,引起搔痒;通过对迷走神经作用而引起心动徐缓,血压降低。胆汁酸盐也有抑制脑的呼吸作用,表现为疲倦,精神不振。
胆汁酸盐排入肠道减少,可引起脂肪消化吸收不良,维生素K等脂溶性维生素吸收减少。正常凝血酶原和凝血因子Ⅶ、Ⅸ、Ⅹ的生成需要有维生素K参与,如果维生素K缺乏,上述凝血因子的谷氨酸残基不能羟化成γ-羧基谷氨酸残基,就不能Ca++结合参与凝血过程,而使血液凝固性降低。
(六)肝细胞对胆红素的摄取、结合和胆汁分泌综合性障碍
上面我们从胆色素代谢障碍的各个环节,讨论了黄疸发生的机理。但在疾病过程中,黄疸的发生,往往不是某单一环节障碍的结果,常涉及到多个环节,例如肝细胞性黄疸和新生儿生理性黄疸等。
1.肝细胞性黄疸肝细胞性黄疸(hepatocellular jaundice)是由于感染或中毒,使肝细胞受损害(肝窦面肝细胞膜微突减少,内质网减少,变得稀疏和空泡形成,线粒体肿胀,基质混浊,内嵴呈灶性消失,毛细胆管微绒毛减少,变平、不规则),肝细胞对未结合胆红素的摄取、结合胆红素的形成和肝胆汁的分泌发生了一系列障碍而引起的黄疸。其胆色素代谢变化比较复杂,主要变化是(表15-2):
(1)由于肝细胞对未结合胆红素摄取障碍和结合胆红素生成减少,血清未结合胆红素增多。
(2)由于肝细胞胆汁分泌功能受损,肝胆汁分泌障碍,肝内胆汁淤积,或由于肝内小胆管炎,引起机械性阻塞,而使胆汁从肝细胞反流入血;分泌到毛细胆管的胆汁,还可通过变性坏死的肝细胞或肝细胞之间的间隙反流入血,而使血清结合胆红素增多。
(3)血清未结合胆红素和结合胆红素增多,胆红素定性试验阳性双相反应。
(4)由于排入肠道的胆汁减少,粪和尿内尿(粪)胆素元一般是减少的。
(5)尿内胆红素阳性。
2.新生儿生理性黄疸 新生儿生理性黄疸(icterus neonatorum)可见于50-60%出生后第一周的新生儿,这种黄疸的发生有以下一些原因:
(1)生下后,血液内原来过多的红细胞被破坏,未结合胆红素生成过多。
(2)肝细胞内载体蛋白―Y蛋白少,肝细胞摄取未结合胆红素的能力不足。
(3)肝细胞内胆红素葡萄糖醛酸基转移酶生成不足,结合胆红素生成少。
(4)肝细胞胆汁分泌器发育不完善,对肝胆汁分泌的潜力不大。
这种黄疸以血清未结合胆红素增多为主,如没有先天性胆红素代谢缺陷,可以逐渐消退。
3.药物性黄疸
药物可干扰胆红素代谢各个环节,例如:
退热镇痛药非那西汀,可引起溶血,使胆红素生成过多。
磺胺类、水杨酸类药,可竞争性地与白蛋白结合,使血中未结合胆红素转运障碍。
驱虫药黄棉马酸,能争夺Z蛋白,胆道造影剂能争夺Y蛋白,使肝细胞对胆红素的摄取及在肝细胞内的运输受影响。
新生霉素、氯霉素、利福平可抑制葡萄糖醛酸基转移酶,使结合胆红素形成受影响。
氯丙嗪甲基睾丸酮等作用于微胆管的排泌装置,造成肝内胆汁淤滞。
药物性黄疸只要及时发现,及时停药,一般予后良好。